Bloqueo de las Ramas cutáneas anteriores de los nervios intercostales
Mario Fajardo Pérez - Hospital del Tajo. Madrid.
INTRODUCCIÓN
El bloqueo selectivo ecoguiado de las ramas cutáneas anteriores de los nervios intercostales es un bloqueo superficial, de un bajo nivel de complejidad de ejecución y con una muy baja incidencia de complicaciones.
Consiste en depositar el anestésico local entre el músculo pectoral mayor y el músculo intercostal externo es decir, entre la hoja profunda de la fascia pectoral y la membrana intercostal externa, para bloquear las ramas cutáneas anteriores de los nervios intercostales.
INDICACIONES
- Complemento del bloqueo de la rama cutánea lateral para cirugía en los cuadrantes internos de la mama o mastectomía total
- Fracturas esternales, contusiones esternales
- Analgesia postesterenotomía
- Analgesia para drenaje de tubos de tórax
- Analgesia para costocondritis
- Analgesia en traumatismo torácicos cerrados
MATERIAL
- Sonda de US de alta frecuencia (8-13 MHz)
- Gel estéril de ultrasonido
- Funda ecográfica estéril
- Aguja de Thouy o de neuroestimulación
- Anestésico local
- Jeringuilla de 20 ml
- Monitorización básica
POSICIÓN DEL PACIENTE
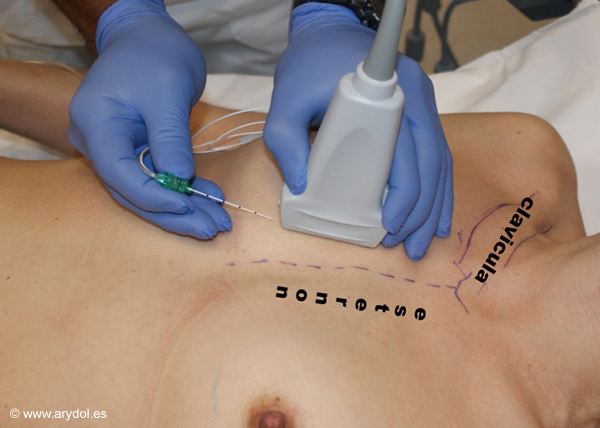
El paciente se coloca en decúbito supino con los brazos pegados a lo largo del cuerpo (fig. 1) y esterilizaremos toda la cara anterior del tórax desde el yugulum hasta apéndice xifoides y parrilla costal.
La máquina de ultrasonidos debe colocarse al otro lado del paciente, con la pantalla de frente y a la camilla a una altura adecuada para optimizar al máximo nuestra ergonomía.
La superficialidad del bloqueo y la baja tasa de complicaciones permiten que pueda realizarse tanto bajo anestesia general como con el paciente despierto y correctamente analgesiado.
DESCRIPCIÓN DE LA TÉCNICA
Para la ejecución del BRCA, colocamos el transductor lineal de US en el eje longitudinal paralelo al cuerpo esternal (Fig. 2)
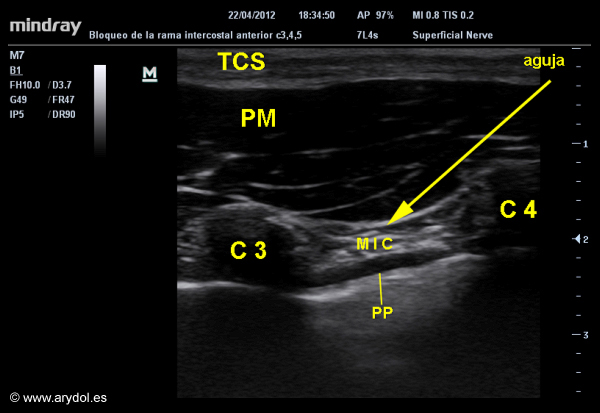
IMAGEN ECOGRÁFICA: En el plano superficial identificamos el tejido celular subcutáneo, en el plano intermedio el músculo pectoral mayor y los músculos intercostales entre las costillas que reconoceremos por la imagen hiperecogénica y la sombra acústica por debajo de ellas, y en plano mas profundo la pleura y el pulmón.
Se introduce la aguja en eje longitudinal de la sonda de ultrasonidos en dirección de caudal a craneal, comenzando por el extremo distal del esternón, posicionando la punta de la aguja entre el músculo pectoral mayor y el músculo intercostal externo (fig.3).
Para comprobar la correcta posición de la punta de la aguja administraremos una dosis test de 1 ml de suero salino, observaremos la separación del plano fascial. Seguidamente inyectamos una dosis de 3 ml de anestésico local por cada segmento que se desee bloquear la dosis máxima de anestésico local utilizada es de aproximadamente 0,3ml/Kg de (levobupivacaína 0,25%, bupivacaína 0,25% + 1:200 000 o ropivacaína 0,20%).
Realizamos la hidrodisección del plano fascial, avanzando la aguja para lograr una mayor difusión craneal del anestésico local hasta los espacios intercostales superiores.
Para realizar una perfusión continua, podemos colocar un catéter en el plano fascial pecto-intercostal a un ritmo de perfusión entre 5-10ml/h de levobupivacaína 0.0625-1.25% o mejor aún un elastómero con las mismas dosis de AL.
CONSIDERACIONES
Posicionar la máquina de ultrasonidos frente al anestesiólogo sin que nada obstruya la visibilidad de la pantalla optimizando al máximo nuestra ergonomía.
Este bloqueo debe realizarse siempre de manera ecoguiada para evitar posibilidad neumotórax y de lesión de la arteria torácica anterior.
Recomendamos la administración de anestésico local alejado de la arteria torácica anterior y fragmentar la dosis total con aspiraciones continuas cada 5 ml.
La adicción de adrenalina a estos AL no prolonga significativamente la duración del bloqueo, pero puede hacer más lenta la absorción sistémica.
Fig. 2
Sonda de US colocada paralela al eje longitudinal del esternón a 2cm del borde esternal.
Fig. 3
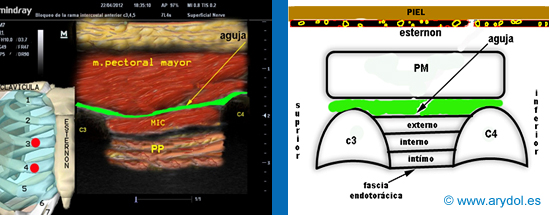
Abordaje del plano fascial pectointercostal.
Imagen ecográfica de la pared anterior del tórax. Músculo pectoral mayor pectoral mayor (PM), Tejido celular subcutáneo (TCS), Costilla (C), Músculos intercostales (MIC), Pleura parietal (PP).
Fig. 5
Diagrama de la inyección de anestésico local verde (LA) entre el músculo pectoral mayor y músculo intercostal externo.
COMPLICACIONES
- Inyección intravascular (punción de la arteria torácica anterior)
- Punción pleural
- Dolor o infección en el lugar de punción
- Laceración muscular
- Técnica fallida
- Bloqueo intercostal puro y no entre las fascias
- Dislocación del catéter
BIBLIOGRAFÍA
- Killinan H. Región Toracoabdominal. En: Killian H, Director. Anestesia Local, Operatoria, diagnostica y terapéutica. 2ª ed. Barcelona: SALVAT EDITORES, S.A : 1979: p 492-501
- Anthony M.-H. Ho, Manoj K. Karmakar. Bloqueo de lo nervios intercostales. En: Admir Hadzic, editor. Tratado de Anestesia Regionaly manejo del dolor agudo. 1a ed. Impreso en México: McGRAW-HILL INTERAMERICANA EDITORES, S.A: 2010: p 600-606
- Karmakar MK, Ho AM. Acute pain management of patients with multiple fractured ribs. J Trauma. 2003 Mar;54(3):615-25.
- Shanti CM, Carlin AM, Tyburski JG.Incidence of pneumothorax from intercostal nerve block for analgesia in rib fractures.
- Fajardo Pérez M, Diéguez García P, López Álvarez S, Alfaro de la Torre P García Miguel FJ. abordaje ecoguiado de las ramas cutáneas de los nervios intercostales (brilma). a nivel de la línea media axilas para cirugía no reconstructiva de mama. Cir May Amb 2013; en prensa)
- Fajardo Pérez M, García Miguel FJ, López Álvarez S, Diéguez García P, Alfaro de la Torre P. Bloqueo de las ramas cutáneas laterales y anteriores de los nervios intercostales para analgesia de mama. Cir May Amb 2012; 17 (3): 95-104.
- Craig RD, Sykes PA. Nipple sensitivity following reduction mammaplasty. Br J Plast Surg 1970; 23:165.
- Sarhadi NS, Shaw Dunn J, Lee FD, Soutar DS. An anatomical study of the nerve supply of the breast, including the nipple and areola. Br J Plast Surg 1996; 49:15664.
- Laterjet M, Ruiz Liard A. Nervios espinales. En. Laterjet M, Ruiz Liard A, Coordinador. Anatomía Humana.3ª ed. Madrid: Editorial Médica Panamericana; 1999. P. 383-390
- Rouvière H, Delmas A. Músculos del Tronco. En. Delmas V, Coordinador. Anatomía humana descriptiva, topográfica y funcional. 11º ed. Barcelona: Masson, S.A.; 1999.p 87-119
- Bradley M, O’Donnell P. Chest . In: Bradley M, O’Donnell P, Editor. Atlas of musculoskeletal ultrasound anatomy. 1a ed. United States of America: Greenwich Medical Media Limited 2002. P12-22 www.cambridge.org
- Martino F, Silvestri E, Grassi W, Garlaschi G . Examination technique and procedure. In: MARTINO F, Silvestri E, Grassi W, Garlaschi G, Editors. Musculoskeletal Sonography Technique, Anatomy, Semeiotics and Pathological Findings in Rheumatic Diseases. Printer Trento Srl, Trento, Italy. Springer-Verlag Italia :2007. pag 11-15.
- Ducic I, Seiboth LA, Lorio ML. Chronic postoperative breast pain: danger zones for nerve injuries. Plast Reconstr Surg 2011; 127: 41-6.
- Dowling R, Thielmeier K, Ghaly A, Barber D, Boice T, Dine A. Improved pain control after cardiac surgery: results of a randomized, double-blind, clinical trial. J Thorac Cardiovasc Surg. 2003 Nov;126(5):1271-8.
- Eljezi V, Dualé C, Azarnoush K, Skrzypczak Y, Sautou V, Pereira B, Tsokanis I, Schoeffler P.The analgesic effects of a bilateral sternal infusion of ropivacaine after cardiac surgery. Reg Anesth Pain Med. 2012 Mar-Apr;37 (2):166-74.
- Chaudhary V, Chauhan S, Choudhury M, Kiran U, Vasdev S, Talwar S.Parasternal intercostal block with ropivacaine for postoperative analgesia in pediatric patients undergoing cardiac surgery: a double-blind, randomized, controlled study. Cardiothorac Vasc Anesth. 2012 Jun;26(3):439-42.