Técnicas axilares contínuas
por A. Serradell*, C. Gracia**, J. Masdeu**
(* Consorci Sanitari Integral Dos de Maig. Centro Médico Teknon. Barcelona)
(** Consorci Sanitari Integral Dos de Maig. Barcelona)
1. INTRODUCCIÓN
El empleo de técnicas loco-regionales en la práctica anestésica persigue un doble objetivo; por un lado una adecuada analgesia intraoperatoria para disminuir así la respuesta metabólica al estrés quirúrgico y la utilización de fármacos anestésicos generales y por otro lado una adecuada analgesia en el periodo postoperatorio. La utilización de técnicas de bloqueo periférico (cabeza, cuello, tórax, abdomen y extremidades) evita el empleo de fármacos y procedimientos de la anestesia general así como los riesgos propios de los bloqueos centrales[1]. Presentan sin embargo sus propios factores de riesgo como la toxicidad neurológica o/y cardiovascular, entre otros.
El bloqueo periférico puede ser utilizado como técnica de inyección única para cubrir las necesidades quirúrgicas y la analgesia inicial del periodo postoperatorio o bien se pueden utilizar como analgesia regional continua con la colocación de un catéter que permita reinyectar fármacos anestésicos locales prolongando así la analgesia postoperatoria, asociado con la administración de otros fármacos analgésicos por diferentes vías de administración (analgesia multimodal)[2].
El empleo de catéteres es cada vez más utilizado no sólo para cubrir la analgesia postoperatoria en el periodo hospitalario sino como técnica analgésica domiciliaria y de rehabilitación con el empleo de bombas de perfusión electrónicas o no electrónicas que permiten la administración de una infusión basal de anestésico local y en ocasiones de bolus controlados por el paciente [3].
2. ANATOMÍA
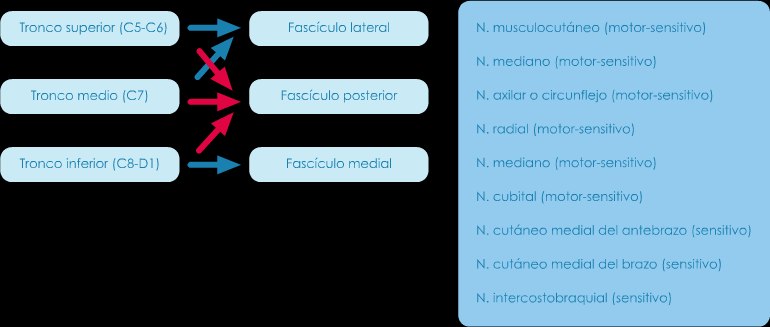
La inervación de la extremidad superior es tributaria del plexo braquial formado por las raíces C5 a D1 con frecuentes aportaciones de C4 y D2. Se forman tres troncos (superior, medio e inferior) que posteriormente se subdividen y entrelazan para formar tres cordones (lateral externo, posterior y medial interno) de los que nacen las siete ramas terminales (nervios circunflejo, musculocutáneo, cutáneo medial del antebrazo, cutáneo medial del brazo, radial, mediano y cubital) responsables de la inervación de esta zona con la aportación de una rama terminal del segundo nervio intercostal (nervio intercostobraquial). (Tabla 1)
Tabla 1. Formación del plexo braquial. De las divisiones anteriores (flechas negras) de los troncos superior y medio se forma el fascículo lateral del que nacen los nervios musculocutáneo y parte del mediano. De la división anterior del tronco inferior (flecha negra) se forma el fascículo medial del que nacen los nervios cubital, cutáneo medial del antebrazo, cutáneo medial del brazo y parte del mediano. De las divisiones posteriores de los tres troncos (flechas rojas) se forma el fascículo posterior del que nacen los nervios axilar o circunflejo y el nervio radial. El nervio intercostobraquial que interviene en la inervación de la cara interna del brazo es rama del segundo nervio intercostal.
Una vaina aponeurótica sigue el trayecto del plexo braquial desde su nacimiento en la zona interescalénica, delimitando un compartimento[4]. En la axila y en el interior de este compartimento, nos encontraremos la arteria y vena axilar, así como los nervios cubital, radial, mediano y cutáneo medial del antebrazo (estructuras intracompartimentales). Por fuera de esta vaina discurren los nervios intercostobraquial, cutáneo medial del brazo, axilar o circunflejo y musculocutáneo; éste último, tras abandonar la vaina en la parte más alta de la axila, viaja en el interior del músculo coracobraquial (estructuras extracompartimentales). El interior del compartimento está dividido por una serie de tabiques de distribución variable que van a dificultar pero no impedir la difusión del anestésico local[5].
3. INDICACIONES
Indicado para cirugía del antebrazo, muñeca y mano. El territorio del codo constituye la frontera de aplicación para este abordaje. Procedimientos de tratamiento del dolor y rehabilitación[6,7].
4. CONTRAINDICACIONES
Las contraindicaciones son las propias de un bloqueo nervioso periférico (negativa del paciente, infección cutánea en el lugar de punción, alergia a anestésicos locales, distorsión anatómica de la zona de punción, alteraciones severas de la hemostasia).
5. MONITORIZACIÓN Y SEDACIÓN
Como en cualquier procedimiento técnico loco-regional el paciente, previamente informado y con el consentimiento anestésico firmado, debe estar adecuadamente monitorizado; ser portador de un acceso venoso y se ha de disponer del material de reanimación que pudiera ser necesario. Es aconsejable realizar una sedación ligera con midazolam asociando incluso en ocasiones fármacos opiáceos[8].
6. MATERIAL
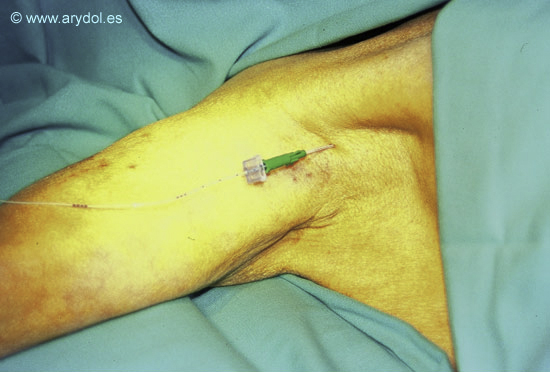
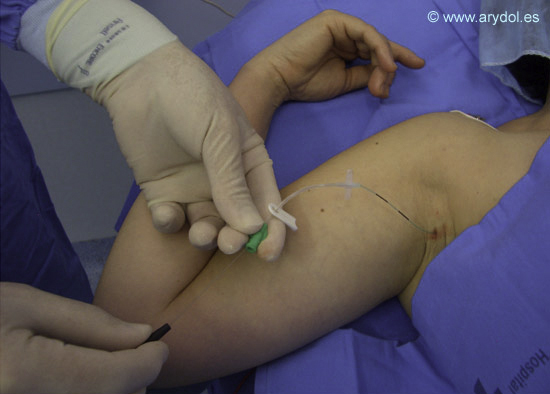
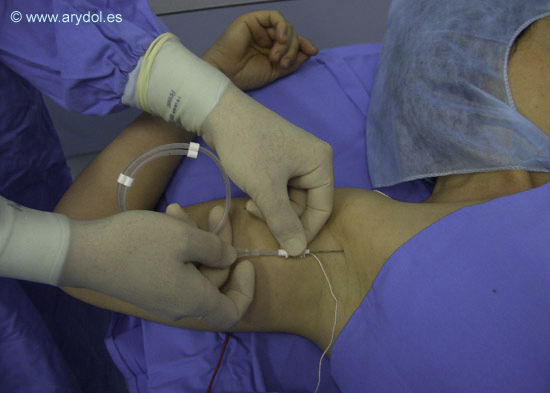
El material a emplear es el propio de cualquier técnica de bloqueo con neuroestimulación utilizando en este caso agujas de mayor calibre para el paso del catéter periférico. En la actualidad se dispone de dos tipos de catéter periférico en función de si permiten o no la utilización de la neuroestimulación para comprobar su colocación; los catéteres convencionales no estimulantes y los catéteres estimulantes. Los catéteres convencionales no estimulantes se colocan una vez se ha constatado la correcta posición de la aguja con la técnica de neuroestimulación. Al no poderse comprobar su correcta colocación con esta técnica son necesarios otros procedimientos como la administración de contraste radiográfico; inducción de parestesias por administración de suero salino frío; comprobación por ecografía o bien la obtención de un resultado clínico satisfactorio. (Figura 1)
Colocación de un catéter no estimulante a nivel axilar. Sólo la introducción de la aguja podrá ser realizada con técnica de neuroestimulación.
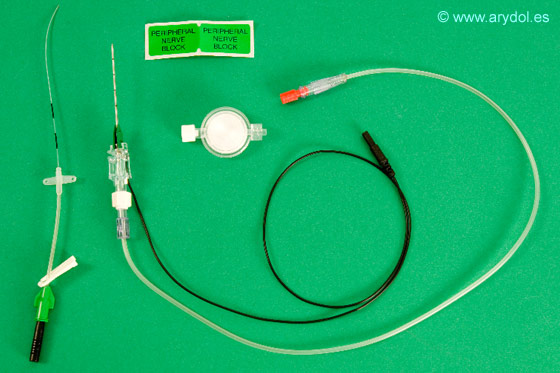
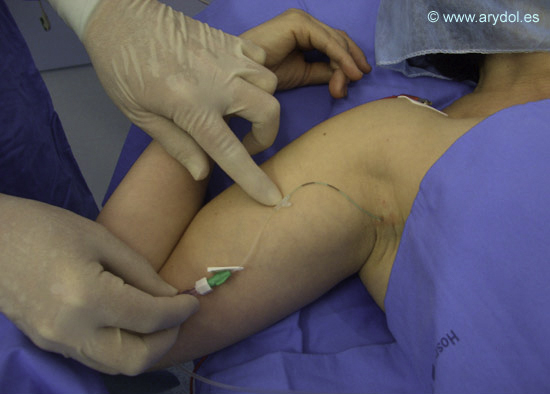
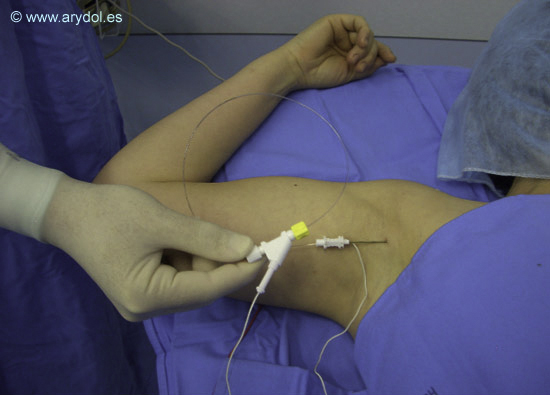
De catéteres estimulantes hay básicamente dos tipos, los catéteres con guía estimuladora y los catéteres con electrodo incorporado. Los catéteres estimulantes con guía estimuladora presentan una guía metálica movilizable en su interior a modo de fiador y cuya punta redondeada sobresale unos milímetros por el extremo distal del catéter. La función de la guía es permitir aplicar la técnica de neuroestimulación y poder así ubicar la correcta colocación del catéter. Esta función de neuroestimulación se pierde cuando se retira la guía del catéter para proceder a la administración del anestésico local. (Figura 2)
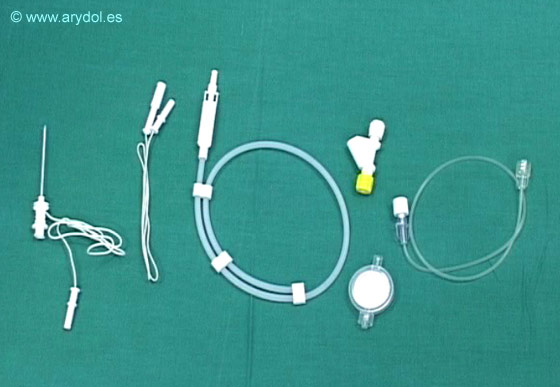
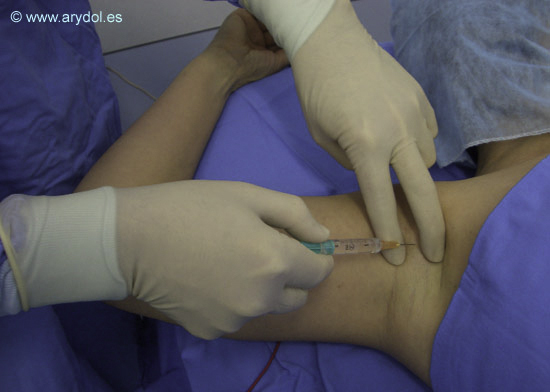
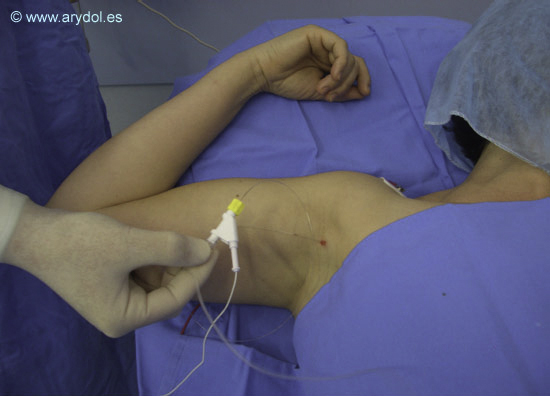
Los catéteres estimulantes con electrodo incorporado presentan una guía metálica permanente y no extraíble que termina en su extremo distal en un electrodo metálico redondeado y hueco que permite el paso del anestésico local. Permiten comprobar en cualquier momento la correcta colocación del catéter al aplicar técnica de neuroestimulación. (Figura 3)
Las ventajas de los catéteres estimuladores son las siguientes:
- a) Aumenta la fiabilidad de la colocación del catéter en la proximidad del nervio deseado.
- b) Permite escoger la respuesta deseada donde dejar el catéter. Al realizar un bloqueo de plexo braquial vía axilar se puede preferir dejar el catéter cerca de los nervios radial, mediano o cubital en función de las necesidades anestésicas que conlleve la cirugía y de las necesidades analgésicas para control del dolor postoperatorio.
- c) Posibilidad de reestimulación de los catéteres estimulantes en el postoperatorio lo que va a permitir constatar la correcta colocación del catéter en este periodo asegurando así la efectividad de los anestésicos locales administrados.
- d) Esta seguridad en la localización del catéter nos puede permitir disminuir las dosis de anestésico local necesario.
Las desventajas de los catéteres estimuladores son:
- a) La técnica de colocación conlleva más tiempo y más molestias para el paciente.
- b) Se puede cuestionar si al necesitar más intentos para colocar correctamente el catéter la posibilidad de lesión neurológica podría ser mayor.
- c) Mayor coste económico.
7. POSICIÓN
Con el paciente en decúbito supino se coloca el brazo en abducción de 90-100º con el antebrazo en flexión de 90º y la mano descansando sobre la camilla. Es aconsejable evitar una abducción excesiva del brazo para no obliterar el pulso de la arteria axilar.
8. REFERENCIAS ANATÓMICAS
El pulso de la arteria axilar es la referencia más importante para realizar este bloqueo. A diferencia de la técnica única no es necesario que el punto de abordaje esté tan cercano al músculo pectoral mayor. Se infiltra la piel en la parte externa o interna del latido arterial con lidocaína al 1% en función de la respuesta que se pretenda localizar.
9. LOCALIZACIÓN
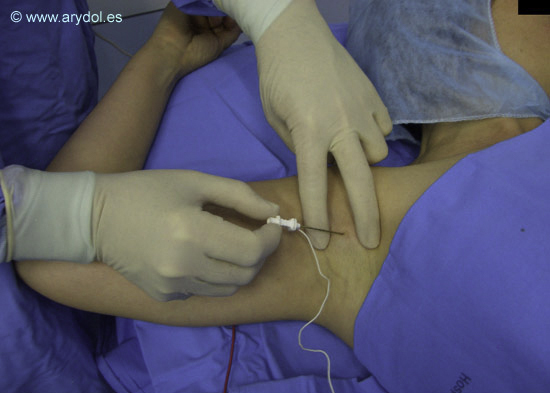
Como en toda técnica de bloqueo regional continuo deben extremarse las medidas de desinfección de la zona cutánea y de asepsia con el empleo tallas, guantes y batas estériles. La realización de una técnica axilar continua se asemeja a la realización de un bloqueo axilar de respuesta única, ya que habitualmente se localiza una única respuesta para la colocación del catéter. Esta respuesta localizada suele ser la del nervio mediano (pronación del antebrazo; flexión predominante de dedos II-III; flexión radial de muñeca; oposición del pulgar) tanto por la facilidad de localización, habitualmente por fuera del pulso de la arteria axilar, como por el hecho que las localizaciones de las respuestas cubital (flexión predominante de dedos IV-V; flexión cubital de muñeca; aducción del pulgar) y radial (movimientos de extensión de antebrazo, muñeca y dedos, siendo siempre preferibles las respuestas distales) que se realizan por la parte interna de la pulsación arterial quedan más expuestas a la punción accidental de la vena axilar. La realización del bloqueo bajo control ecográfico debe ayudar a minimizar este riesgo. En principio se debería considerar como localización idónea del catéter aquella que cubra más territorio para una adecuada calidad anestésica y principalmente analgésica de zona a intervenir. Algunos autores defienden la colocación del catéter axilar más la administración complementaria de anestésico local en aquellas respuestas no localizadas convirtiendo la técnica en una localización múltiple[9]. Como ya se ha comentado anteriormente en la actualidad se dispone de tres tipos distintos de catéteres; no estimulante o convencional, estimulante con guía estimuladora (Figuras 4 a 9)
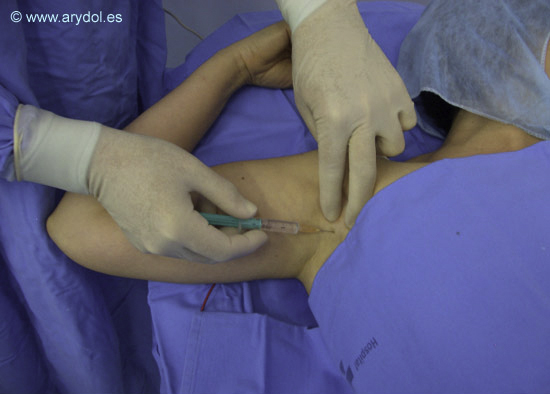
Infiltración de piel y tejido subcutáneo. En este caso se realiza por la parte interna del pulso de la arteria axilar para la localización de una respuesta cubital o radial.
Localización con la aguja de neuroestimulación de la respuesta deseada.
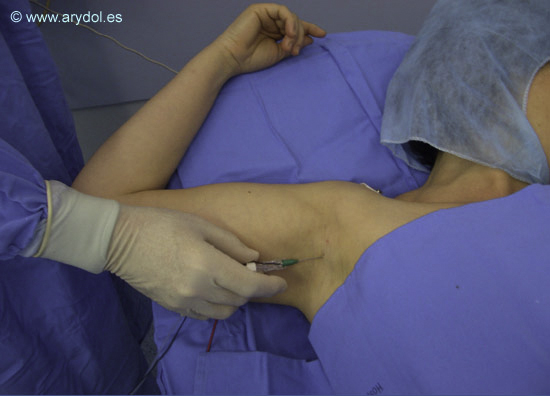
Introducción del catéter con guía estimuladora a través de la cánula de la aguja introductora. El catéter está conectado a la neuroestimulación por lo que se observará la respuesta motora.
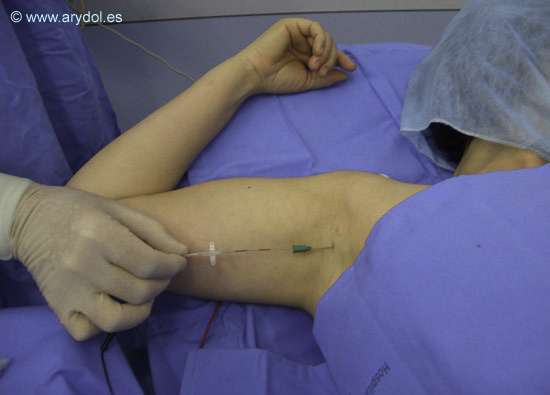
Retirada de la cánula de la aguja introductora.
Retirada de la guía estimuladora y con ello de la posibilidad de obtener respuesta motora del catéter con neuroestimulación.
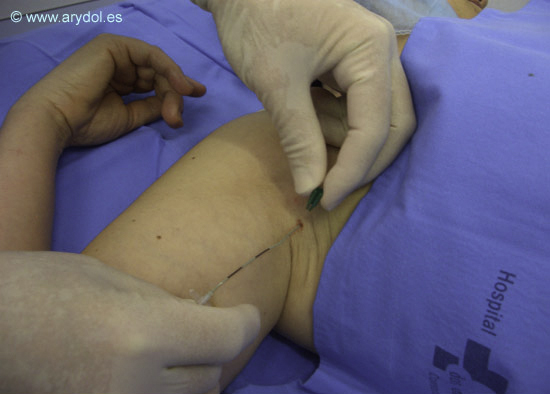
Administración del anestésico local a través del catéter axilar.
y estimulante con electrodo incorporado (Figuras 10 a 14) que condicionan el procedimiento en función de las características técnicas de cada uno de ellos.
Infiltración de piel y tejido subcutáneo. En este caso se realiza por fuera del pulso de la arteria axilar para la localización de una respuesta de nervio mediano.
Localización con la aguja de neuroestimulación de la respuesta deseada.
Introducción del catéter con electrodo incorporado a través de la aguja de neuroestimulación.
Conexión del catéter al aparato de neuroestimulación.
Administración del anestésico local a través del catéter axilar.
Sí conviene recordar que los catéteres estimulantes precisan una intensidad de estimulación mayor para obtener respuesta motora que la que se ha precisado para obtener esta respuesta con la aguja de neuroestimulación introductora[10].
Si la técnica continua además de procedimiento analgésico tiene finalidad anestésica conviene no olvidar constatar el bloqueo de los nervio musculocutáneo y radial que son los dos nervios que peor se bloquean cuando no son estimulados[11], así como de los nervios intercostobraquial y cutáneo medial del brazo con la infiltración para estos dos últimos de 3-4 militros de anestésico local en el tejido subcutáneo de la parte interna del pulso arterial para mejorar la tolerancia al torniquete.
10. RECOMENDACIONES DE LOS AUTORES
- Ante cualquier procedimiento de bloqueo regional continuo hay que extremar las medidas de desinfección y asepsia.
- El punto de abordaje más habitual se sitúa inmediatamente por fuera del latido de la arteria axilar unos centímetros distal al borde del músculo pectoral mayor para poder maniobrar con comodidad la introducción del catéter. La respuesta más habitual que se va a localizar desde ese punto de entrada va a ser la del nervio mediano.
- La introducción del catéter será aproximadamente de unos 5 centímetros. En ocasiones es posible ver como la respuesta obtenida con la aguja y la que se obtiene con el catéter si éste es estimulable son distintas por el trayecto de introducción de este último. Conviene recordar que es preferible dejar el catéter cerca del nervio que predomine en la distribución de la zona a analgesiar.
- La administración del volumen del anestésico local debe ser efectuada a través del catéter, realizando siempre las medidas de precaución (dosis fraccionadas con aspiraciones repetidas) habituales de los procedimientos loco-regionales.
- Otro aspecto importante reside en la fijación del catéter que debe ser particularmente minuciosa dada la movilidad de la zona para evitar su salida de la vaina axilar.
- Hay distintas combinaciones para colocar un catéter axilar. El método más habitual consiste en introducirlo previamente a la cirugía siguiendo la técnica de realización de un bloqueo axilar con respuesta única y poder así administrar anestésico local con fines anestésicos. En este caso es necesario respetar los tiempos de latencia, emplear un volumen importante de anestésico local y comprobar la adecuada difusión del mismo por los distintos territorios a bloquear. De esta manera se obtiene un doble objetivo anestésico y analgésico.
11. ANESTÉSICOS LOCALES
Los anestésicos locales más empleados para la perfusión por el catéter son bupivacaína 0.125-0.25%; ropivacaína 0.2% y levobupivacaína 0.125-0.25%. Algunos autores defienden la asociación de otros fármacos como opioides, clonidina, ketamina, neostigmina, metilprednisolona a los anestésicos locales para potenciar su efecto, constatado principalmente en técnicas de dosis única, con resultados variables[12,13,14].
12. VENTAJAS
Büttner et al [15] realizan un estudio prospectivo sobre 1133 catéteres axilares. La punción de la aguja introductora se realiza mediante la percepción del “clic” aponeurótico y la correcta posición de la cánula se determina por la producción de parestesia al inyectar suero salino frío. Sólo en un 3.8% de casos se consideró la técnica como inadecuada y fue necesaria la realización de anestesia general.
Randalls [16] describía los excelentes resultados obtenidos en un paciente con quemaduras en su mano a nivel de analgesia postoperatoria con la administración de bupivacaína a través de un catéter axilar. De igual modo Sarma [17] presentaba el caso de tres pacientes donde el empleo de inyecciones intermitentes de bupivacaína a través de un catéter axilar fue un método eficaz y seguro para el control analgésico de sus patologías traumáticas.
Desde entonces y como en cualquier procedimiento de bloqueo regional continuo se han propuesto diversos métodos de administración del anestésico local a través del catéter que van desde la administración intermitente de bolus de anestésico local, la perfusión continua de anestésico, habitualmente a dosis de 5-10 ml/hora, o bien métodos de administración controlados por el paciente (PCA).
Iskandar et al [18] realizaban un comparativo entre la técnica de perfusión continua y la de PCA en 42 pacientes en los que se colocó un catéter axilar para el control del dolor postoperatorio observando que en este último grupo la cantidad de bupivacaína empleada era significativamente menor, el empleo de opioides de rescate era menor y el índice de satisfacción del paciente era mayor en relación al grupo de pacientes que recibieron una perfusión continua.
Uno de los aspectos de mayor interés del desarrollo de estas técnicas de administración continua reside en el hecho de poder mantener el control del dolor postoperatorio a nivel domiciliario con el empleo de bombas de perfusión, habitualmente elastoméricas, siempre y cuando se cumplan los requisitos necesarios para poder realizar con seguridad este tipo de analgesia. Es importante una cuidadosa selección de pacientes, gran seguridad en los métodos de administración (valorar conceptos como dar de alta a un paciente con la extremidad insensible, posibilidad de migración del catéter, toxicidad del anestésico local). Los pacientes deben tener acceso a consulta en todo momento [19].
13. DESVENTAJAS
En algunas ocasiones no va a ser posible la realización de la técnica axilar como cuando el paciente no pueda colocar el brazo en abducción al tener limitada su movilidad.
Debe valorarse el abordaje más adecuado para la colocación de un catéter como control analgésico en patologías de la extremidad superior ya que la zona axilar presenta una movilidad muy superior en relación a otras zonas como puede ser el abordaje infraclavicular lo cual pude repercutir en la duración de la correcta posición del catéter. El bloqueo axilar continuo se realiza habitualmente como una técnica axilar de localización única con las limitaciones de difusión a todos los demás territorios no localizados que ello pueda conllevar. Puede resultar de interés cuando además de un bloqueo analgésico se desee un bloqueo anestésico la combinación de un mayor número de localizaciones para disminuir el volumen necesario de anestésico local [20].
Algunos autores han propuesto combinación de abordajes como la colocación de un catéter a nivel axilar para analgesia postoperatoria realizando posteriormente un bloqueo de canal humeral para la cirugía [21].
14. COMPLICACIONES
Las propias de cualquier bloqueo regional periférico, principalmente a nival vascular y neurológico sin descartar otras complicaciones infrecuentes [22].
Bergman et al [23] realizan un estudio retrospectivo sobre 405 catéteres axilares en 368 pacientes. En la mayoría de los casos (88.7%) el anestésico local utilizado fue bupivacaína en perfusión continua a 10 ± 2 ml/hora. Los catéteres se mantuvieron durante 55 ± 32 horas. Se encontraron un total de 9 complicaciones (2.2%) en 8 pacientes. Las complicaciones fueron infección de la zona; hematoma axilar y fragmentos de catéter retenidos. Además 4 pacientes (1%) presentaron disfunción neurológica postoperatoria no preexistente. Los autores concluyen que el riesgo de complicaciones neurológicas asociadas al bloqueo axilar continuo es similar al observado con las técnicas de bloqueo axilar únicas.
Más recientemente Neuburger et al [24] realizan un seguimiento sobre 2285 catéteres, 600 de ellos axilares en busca de señales de inflamación y de infección. En un 4.2% de casos encontraron signos de inflamación local mientras que la infección se presentó en un 3.2% de pacientes. Presentan como factor de riesgo el tiempo de permanencia del catéter y aparece en su estudio el abordaje interescalénico como el más propenso a presentar señales de infección.
15. BIBLIOGRAFÍA
- Liu SS, Strodtbeck WM, Richman JM, Wu CL. A comparison of regional versus general anesthesia for ambulatory anesthesia: a meta-analysis of randomized controlled trials. Anesth Analg 2005; 101(6): 1634-42.
- Rawal N. Postoperative pain treatment for ambulatory surgery. Best Pract Res Clin Anaesthesiol 2007; 21(1): 129-48.
- Capdevila X, Macaire P, Aknin P, Dadure C, Bernard N, Lopez S. Patient – controlled perineural analgesia after ambulatory orthopedic surgery: a comparison of electronic versus elastomeric pumps. Anesth Analg 2003; 96(2): 414-7.
- Cornish PB, Leaper C. The sheath of the brachial plexus: fact or fiction? Anesthesiology 2006; 105(3): 563-5.
- Partridge BL, Katz J, Benirschke K. Functional anatomy of the brachial plexus sheath: implications for anesthesia. Anesthesiology 1987; 66(6): 743-7.
- Vranken JH, Zuurmond WW, de Lange JJ. Continuous brachial plexus block as treatment for the Pancoast syndrome. Clin J Pain 2000; 16(4): 327-33.
- Bittner Ch, Zuber M, Eisner L. Acute ischemia of the hand in a drug addict after accidental intraarterial injection. Swiss Surg 2002; 8(6): 281-4.
- Kinirons BP, Bouaziz H, Paqueron X, Ababou A, Jandard C, Cao MM, Bur ML, Laxenaire MC, Benhamou D. Sedation with sufentanil and midazolam decreases pain in patients undergoing upper limb surgery under multiple nerve block. Anesth Analg 2000; 90: 1118-21.
- Kjelstrup T. Transarterial block as an addition to a conventional catheter technique improves the axillary block. Acta Anaesthesiol Scand 2006; 50(1): 112-6.
- Pham-Dang C, Kick O, Collet T, Gouin F, Pinaud M. Continuous peripheral nerve blocks with stimulating catheters. Reg Anesth Pain Med 2003; 28(2): 83-8.
- Serradell A, Moncho JM, Santos JA, Herrero R, Villanueva JA, Masdeu J. Anestesia de plexo braquial por vía axilar. ¿Cuántas respuestas buscamos con neuroestimulación? Rev Esp Anestesiol Reanim 2001; 48(8): 356-63.
- Klein SM, Nielsen KC. Brachial plexus blocks: infusions and other mechanisms to provide prolonged analgesia: Curr Opin Anaesthesiol 2003; 16(4): 393-9.
- McCartney CJ, Duggan E, Apatu E. Should we add clonidine to local anesthetic for peripheral nerve blockade? A qualitative systematic review of the literature. Reg Anesth Pain Med 2007; 32(4): 330-8.
- Stan T, Goodman EJ, Bravo-Fernández C, Holbrook CR. Adding methylprednisolone to local anesthetic increases the duration of axillary block. Reg Anesth Pain Med 2004; 29(4): 380-1.
- Büttner J, Kemmer A, Argo A, Klose R, Forst R. Axillary blockade of the brachial plexus. A prospective evaluation of 1133 cases of plexus catheter anesthesia. Reg Anaesth 1988; 11(1): 7-11.
- Randalls B. Continuous brachial plexus blockade. A technique that uses an axillary catheter to allow successful skin grafting. Anaesthesia 1990; 45(2): 143-4.
- Sarma VJ. Long-term continuous axillary plexus blockade using 0.25% bupivacaine. A study of three cases. Acta Anaesthesiol Scand 1990; 34(6): 511-3.
- Iskandar H, Rakotondriamihary S, Dixmérias F, Binje B, Maurette P. Analgesia using continuous axillary block after surgery of severe hand injuries: self-administration versus continuous injection. Ann Fr Anesth Reanim 1998; 17(9): 1099-103.
- Rawal N, Allvin R, Axelsson K, Hallén J, Ekbäck G, Ohlsson T, Amilon A. Patient-controlled regional analgesia (PCRA) at home: controlled comparison betwen bupivacaine and ropivacaine brachial plexus analgesia. Anesthesiology 2002; 96(6): 1290-6.
- Serradell A, Herrero R, Villanueva JA, Santos JA, Moncho JM, Masdeu J. Comparison of three different volumes of mepivacaine in axillary plexus block using multiple nerve stimulation. Br J Anaesth 2003; 91(4): 519-24.
- Gross C, Astore F. Bloqueo de los nervios terminales del plexo braquial en el canal humeral. Rev Arg Anest 2004; 62: 445-52.
- Hübner T, Gerber H. Knotting of a catheter in the plexus brachialis. A rare complication. Anaesthesist 2003; 52(7): 606-7.
- Bergman BD, Hebl JR, Kent J, Horlocker TT. Neurologic complications of 405 consecutive continuous axillary catheters. Anesth Analg 2003; 96(1): 247-52.
- Neuburger M, Büttner J, Blumenthal S, Breitbarth J, Borgeat A. Inflammation and infection complications of 2285 perineural catheters: a prospective study. Acta Anaesthesiol Scand 2007; 51(1): 108-14.