Técnicas continuas por vía anterior
Dra Esperanza Ortigosa - Hospital Universitario de Getafe
1. INTRODUCCIÓN
El bloqueo del nervio femoral es un bloqueo sencillo, de fácil realización, incluso para anestesiólogos poco experimentados ya que constituye el abordaje idóneo para iniciarse en los bloqueos con neuroestimulación en la extremidad inferior. Combinado con la anestesia de otras ramas del plexo lumbar (como el nervio obturador y femorocutáneo) y del nervio ciático proporciona anestesia a toda la extremidad inferior. En la actualidad se ha convertido en una técnica habitual tanto en la anestesia como en la analgesia postoperatoria de los procedimientos quirúrgicos que se realizan en la extremidad inferior, con una incidencia mínima de complicaciones.
2. RECUERDO HISTÓRICO
El bloqueo femoral es un bloqueo clásico respecto a otros abordajes del plexo lumbar que ya se realizaba en los albores de la anestesia regional. Así Gaston Labat en su libro de Anestesia regional publicado en 1923 ya describe la técnica[1]. Introducían una aguja lateral a la arteria y cuando observaban el latido de la punta de la aguja (trasmitido desde la femoral) realizaban una inyección en abanico del anestésico local[2].
El empleo de esta técnica permaneció muy limitado y no es hasta la aparición de la neuroestimulación y posteriormente la ecografía cuando ha experimentado una notable expansión y desarrollo debido a la mejor localización nerviosa y a la posibilidad de implantar catéteres, convirtiéndose en una técnica habitual tanto en la anestesia como en analgesia postoperatoria[3].
En 1973, Winnie introdujo el concepto del “bloqueo 3 en 1” a nivel femoral. Se creía que administrando un volumen amplio de anestésico local, este difundía proximalmente hasta la región lumbar (siguiendo el m. psoasilíaco) y alcanzaba los nervios femorocutáneo y obturador[4,5]. Sin embargo, el nervio femoral no está recubierto de una vaina como ocurre en el plexo braquial y se ha visto en estudios con RNM que, en realidad, el anestésico local difunde localmente a nivel inguinal y pélvico alcanzando en intensidad variable los nervios femorocutáneo y obturador[6,7].
3. ANATOMÍA
ORIGEN:
El nervio femoral es la rama más larga y voluminosa del plexo lumbar. Tiene su origen en la fusión de las raíces anteriores de L2-L3-L4 que se reúnen en el espesor del músculo psoas, formándose el tronco algo por debajo de la apófisis transversa de L5.
TRAYECTO:
El nervio femoral sale del psoas por su parte externa y desciende por el canal formado entre este y el músculo iliaco cubierto por su aponeurosis y más profundamente por una membrana fibrosa[8]. Al llegar al arco femoral este canal desaparece y el nervio se coloca delante del psoas, se aplana y pasa por debajo del arco femoral por fuera de la arteria femoral (de la cual está separado solo por la cintilla ilio-pectínea) penetrando en el muslo.
RELACIONES
En el espesor del psoas se relaciona con la vena ascendente lumbar que generalmente se encuentra en un plano más interno y anterior[9].
En la fosa iliaca el nervio discurre por el borde externo del psoas y como la arteria iliaca externa se sitúa en el borde interno de este, nervio y vasos quedan separados por el espesor del músculo.
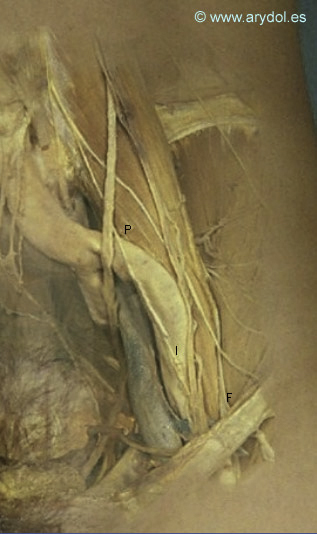
Fig. 1
Trayecto del nervio femoral en la fosa iliaca
F nervio femoral
P músculo psoas
I arteria iliaca
A medida que descendemos el psoas va disminuyendo su grosor y al llegar al arco femoral, nervio y arteria se encuentran tan solo separados por un pequeño fascículo de fibras musculares cubierto por dentro por la cintilla ilio-pectínea. Sin embargo aunque macroscópicamente esta separación es muy pequeña otras estructuras se interponen entre ellos. El nervio está cubierto por una fascia, la fascia iliaca y los vasos por la vaina femoral. Este hecho tiene repercusión clínica ya que una inyección perivascular “ciega” de anestésico local no difundiría nunca hacia el nervio femoral ya que estas estructuras lo impedirían.
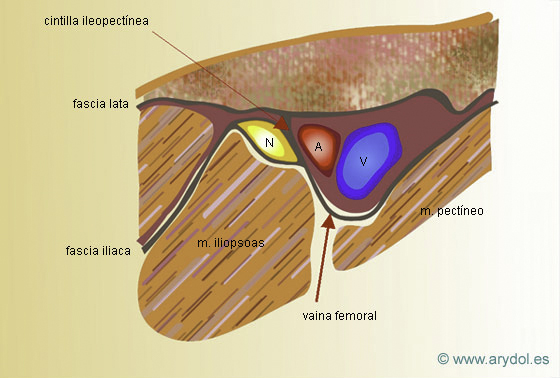
Fig. 2
N nervio femoral
A arteria femoral
V vena femoral
Debajo del arco femoral o crural el nervio se sitúa en un plano anterior e interno al psoas-iliaco y por fuera de la vena y arteria femoral.
Es útil recordar la regla nemotécnica “VAN” (vena, arteria, nervio) que hace referencia al trayecto en el que van las tres estructuras desde medial a lateral[10].
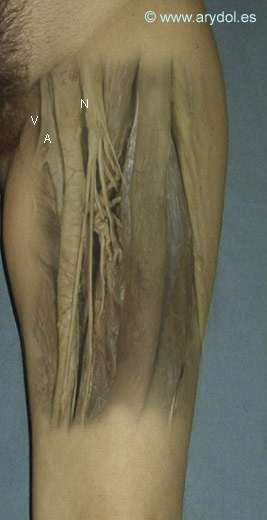
Fig. 3
V vena femoral siempre en la parte más interna
A arteria femoral en el centro
N nervio femoral por fuera de la arteria
Ramas terminales:
Inmediatamente después de haber pasado el arco crural el nervio femoral se divide en cuatro ramas terminales, dos en un plano superficial o anterior y dos en un plano profundo o posterior.
Plano superficial: nervio musculocutáneo externo y musculocutáneo interno.
Plano profundo: nervio del músculo cuádriceps, nervio safeno.
4. DISTRIBUCIÓN
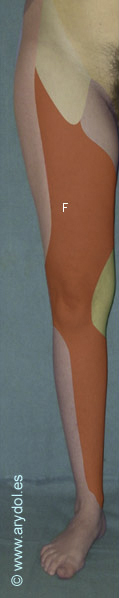
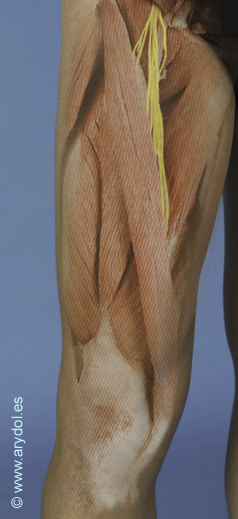
Es un nervio mixto que proporciona: fibras motoras a los músculos de la cara anterior del muslo, fibras sensitivas para la piel de la región antero-interna de toda la extremidad inferior y fibras articulares para la porción anterior de la articulación de la cadera y cara interna de la articulación de la rodilla.
Fig. 4
F territorio sensitivo del nervio femoral
Fig. 5
Inervación motora nervio femoral:
cuádriceps y sartorio
5. INDICACIONES
El bloqueo del nervio femoral proporciona anestesia para realizar procedimientos en la región anterior del muslo, rodilla y cara anterointerna de la pierna. Para intervenciones en un territorio más extenso es indispensable asociar el bloqueo de otras ramas del plexo lumbar (obturador y femorocutáneo) y el nervio ciático.
Fracturas de fémur:
Es su principal indicación en el tratamiento del dolor postoperatorio.
Fue una de los primeros procedimientos en los que se utilizó el bloqueo continuo femoral y actualmente sigue de actualidad[11] ya que facilita el manejo del paciente desde su llegada al servicio de urgencias hasta prácticamente el día del alta hospitalaria. Evitando el dolor durante: la realización de las exploraciones, en las horas o días de espera de la cirugía, durante la colación del paciente para realizar el bloqueo central y durante el postoperatorio.
Reconstrucciones patelares y plastias de LCA:
En dosis única o en perfusión, permite un control del dolor postoperatorio muy efectivo aunque algunos estudios recientes no le encuentran mayores ventajas respecto a la inyección intraarticular de anestésicos locales y morfina[12].
Artroplastia total de rodilla:
es una de las indicaciones princeps del bloqueo femoral continuo puesto que se ha mostrado como una técnica efectiva para el dolor postoperatorio, con pocos efectos secundarios (en particular náuseas y retención urinaria) al reducir el consumo de mórficos y permitiendo una eficaz rehabilitación[13,14,15,16,17].
En general se recomienda combinarlo con un bloqueo en dosis única o preferiblemente continuo del nervio ciático (en la nalga o subglúteo) para mejorar la analgesia postoperatoria18. Sin embargo, el bloqueo continuo combinado del femoral y del ciático proporciona una analgesia similar al bloqueo epidural continuo con menos efectos secundarios pero con un mayor bloqueo motor en la pierna afecta, lo cual puede limitar la rehabilitación activa pero no la pasiva[18,19,20,21].
Amputación infracondílea:
Se debe combinar con un bloqueo del nervio ciático (abordajes parasacro, glúteo) preferiblemente en perfusión continua para disminuir la incidencia de miembro fantasma.
Artroplastia de cadera:
En este tipo de procedimientos el bloqueo femoral es de menor eficacia que en la artroplastia de rodilla y numerosos autores prefieren el bloqueo del plexo lumbar por vía posterior para esta indicación.
Dolor oncológico:
en determinados casos permite un control del dolor y reducir el consumo de mórficos en las fases terminales[22].
Fig. 6
6. CONTRAINDICACIONES
- Alteraciones graves de la coagulación.
- Alergia a anestésicos locales.
- Infección cercana a la zona de punción.
- Rechazo de la técnica por parte del paciente.
- Enfermedades neurológicas o musculares por las posibles repercusiones jurídico-legales.
7. MONITORIZACIÓN Y SEDACIÓN
La realización de la técnica se llevará a cabo bajo monitorización estándar: electrocardiograma, pulsioximetría y tensión arterial no invasiva.
Se cogerá vía periférica y se colocaran gafas de oxígeno.
El bloqueo del femoral se asocia a una mínima incomodidad para el paciente, ya que el nervio se encuentra en un plano superficial y la aguja sólo tiene que atravesar la piel y el tejido adiposo de la región inguinal. Por lo que una sedación suave con midazolám es suficiente.
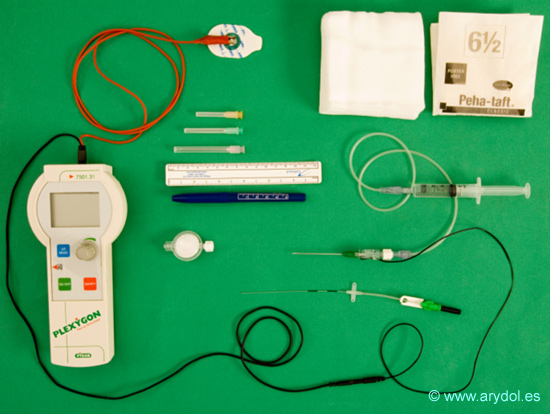
8. MATERIAL
El material que se debe preparar es:
- Aguja punta roma para neuroestimulación de 50 mm de longitud y 19G de grosor. El aislamiento de la agujas se consigue con una cánula fenestrada que luego nos servirá de guía para la colocación el catéter.
- Catéter estimulable. Filtro antibacteriano.
- Estimulador de nervio periférico y electrodo de superficie.
- Agujas de infiltración local, gasas, guantes estériles.
- Lápiz y regla para dibujar las referencias de superficie.
Fig. 7
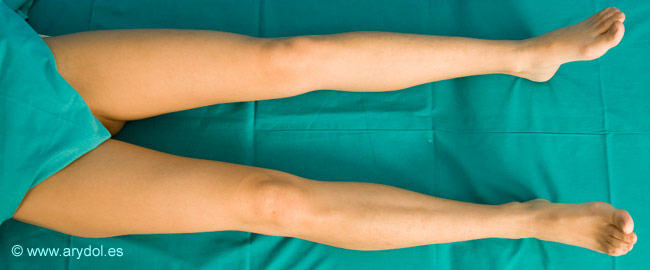
9. POSICIÓN DEL PACIENTE
El paciente debe adoptar la posición de decúbito supino con la pierna extendida en posición neutra.
Fig. 8
10. REFERENCIAS
- Ligamento inguinal: Va desde la espina iliaca anterior y superior (EIAS) a la sínfisis del pubis.
- Pulso de la arteria femoral.
El punto de punción se encuentra 1- 2cm por debajo del ligamento y 0,5-1cm por fuera de la arteria.
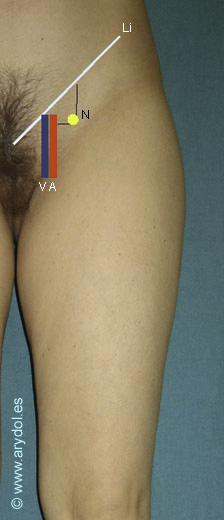
Fig. 9
Li ligamento inguinal, línea blanca
V vena femoral, línea azul
A arteria femoral, línea roja
N nervio femoral
Estas son las referencias del abordaje clásico paravascular. Presenta la gran ventaja de acceder al nervio en un punto donde todas sus ramas se encuentran agrupadas y por tanto la punción a este nivel obtendría un bloqueo más homogéneo[23].
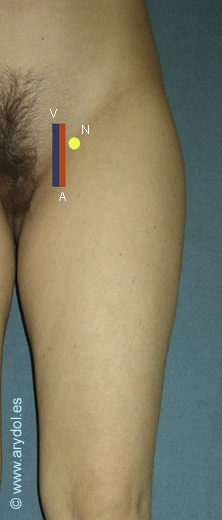
Sin embargo en la práctica clínica diaria encontramos enfermos obesos en los que es difícil palpar el latido arterial a este nivel. Vloka y col.[24] proponen la punción en el pliegue de flexión del muslo, donde la palpación del latido de la femoral es más evidente, la profundidad a la que se localiza el nervio es menor y además el diámetro de este es mayor.
Fig. 10
Punción en pliegue inguinal
V vena femoral (azul)
A arteria femoral, (rojo)
N nervio femoral
11. LOCALIZACIÓN
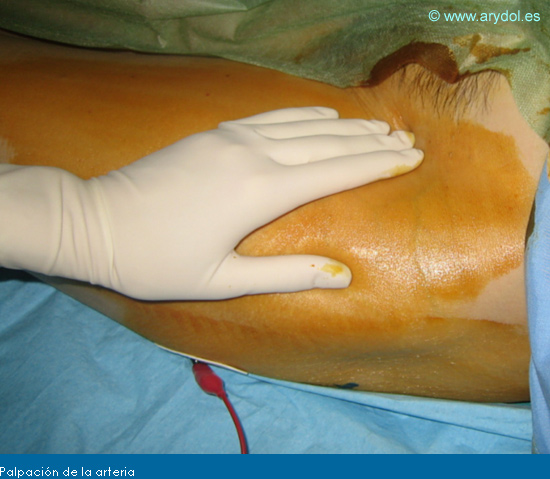
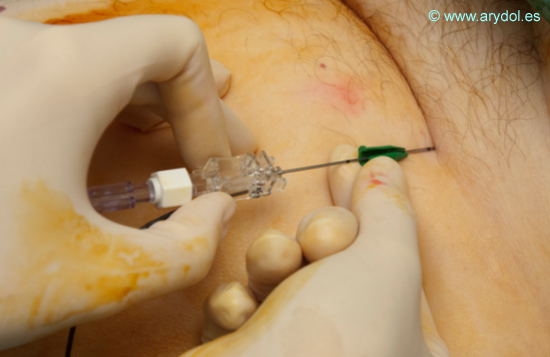
Tras colocar el electrodo de superficie y desinfectar la zona palpamos bien el latido de la arteria, para localizar el punto de punción. Infiltramos superficialmente la zona con anestésico local, depositándolo también lateralmente por si es necesario reorientar la aguja en esta dirección.
Fig. 11
Palpación de la arteria
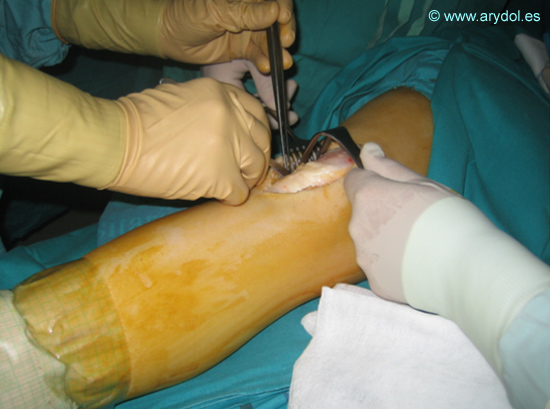
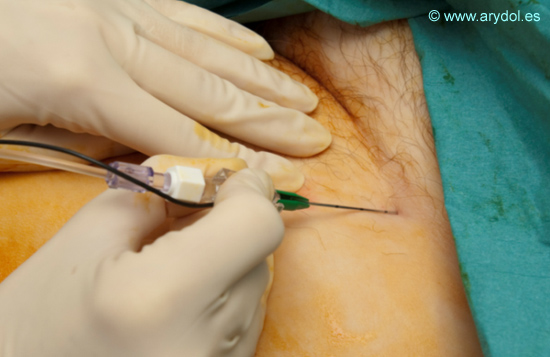
Introducimos nuestra aguja con un ángulo aproximado de 30º en dirección cefálica. Recordar que para introducir catéteres el ángulo de punción de la aguja debe ser más agudo para facilitar la inserción de estos.
Fig. 12
Al igual que en un bloqueo con punción única en la “fase de búsqueda” los parámetros de nuestro estimulador son: Intensidad: 1.5 mA, Frecuencia: 2Hz y Tiempo: 100µ.s.
Avanzamos nuestra aguja hasta localizar la respuesta del nervio femoral, que se traducirá en contracción del músculo cuádriceps con movimientos de ascenso y descenso de la rótula, la denominada “danza patelar”.
Localizada la respuesta detenemos nuestro avance y extraemos la aguja para poder introducir el catéter estimulable.
Fig. 13
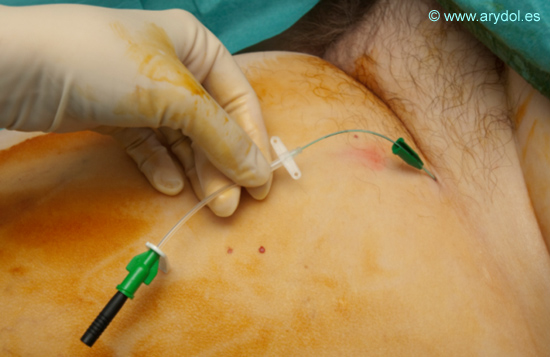
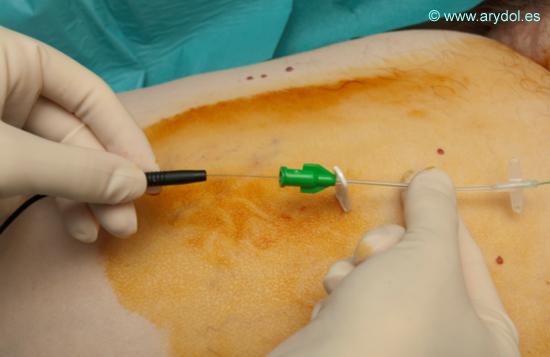
Introducimos el catéter estimulable a través de la cánula.
Fig. 14
Conectamos el catéter al neuroestimulador y al volver a cerrar el circuito observamos de nuevo la respuesta motora del músculo cuádriceps. Si no obtenemos respuesta moveremos ligeramente el catéter hasta reproducirla de nuevo.
Conviene recordar que con los catéteres estimulantes precisan una intensidad de estimulación mayor para obtener respuesta que la que precisamos con la aguja introductora[25].
Fig.15
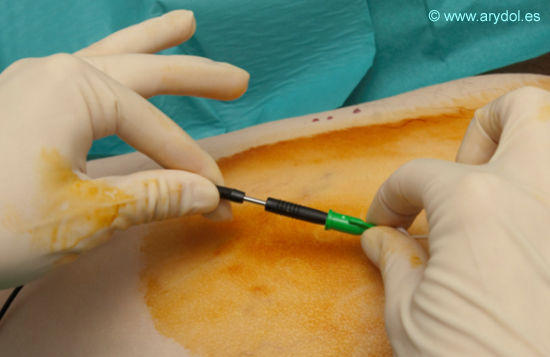
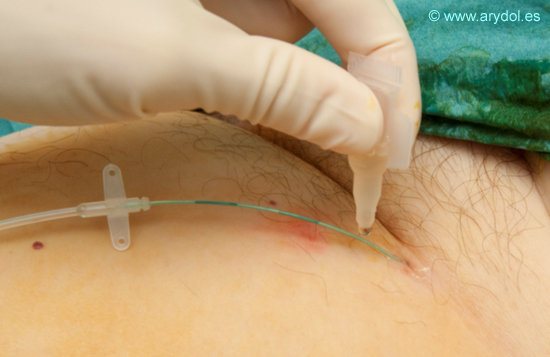
Una vez comprobado que el catéter está colocado correctamente, retiramos la cánula de la aguja introductora que nos sirvió de guía al inicio del procedimiento.
Fig.16
Extraemos la guía metálica estimuladora y con ello la posibilidad de obtener una clonia o respuesta motora.
Fig. 17
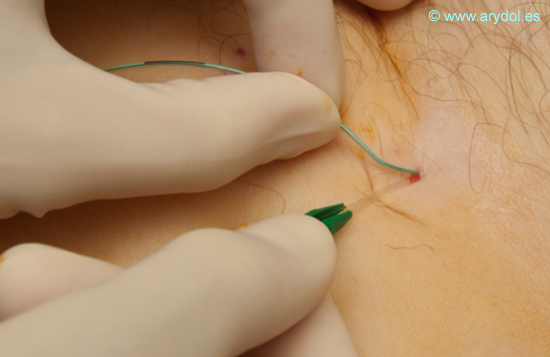
Fijamos el catéter con un pegamento biológico.
Fig. 18
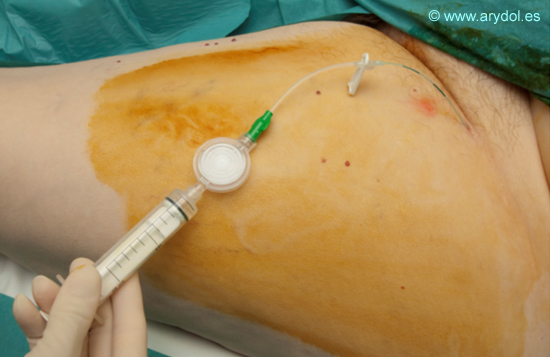
Conectamos el filtro antibacteriano y tras comprobar que no estamos intravasculares procedemos a la infusión del anestésico local
Fig. 19
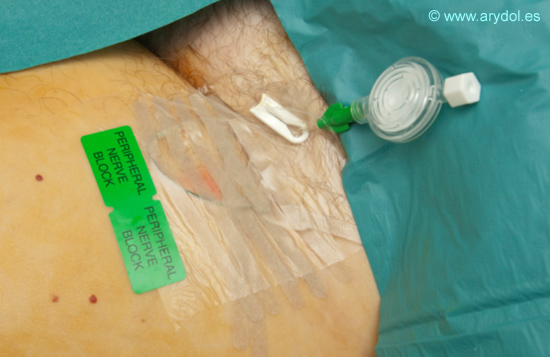
Conviene siempre identificar el sistema con pegatinas adhesivas o cualquier otro sistema para evitar errores entre las distintas perfusiones.
Fig. 20
12. RESPUESTAS
Es imprescindible para realizar este bloqueo con éxito conocer las respuestas que produce la neuroestimulación.
- Respuesta del músculo cuádriceps “danza patelar“: Es la repuesta adecuada, indica una posición de la aguja sobre los ramos profundos femorales.
- Respuesta del musculo sartorio: Al iniciar la técnica, encontrarnos respuestas del sartorio hasta en el 97% de los bloqueos[26] ya que está inervado por ramos superficiales femorales. Esta respuesta NO es válida. Debemos profundizar y dirigir la aguja lateralmente hasta encontrar la respuesta adecuada.
13. RECOMENDACIONES DE LOS AUTORES
- Recordar que la respuesta del músculo sartorio no es válida, ya que las ramas que lo inervan, pertenecientes a los ramos superficiales del nervio, pueden estar fuera de la vaina femoral. Debemos redirigir nuestra aguja a un plano más profundo y lateral hasta encontrar la respuesta del cuádriceps o “danza patelar”.
- A veces tras la punción en una localización adecuada no se obtiene respuesta del nervio, en general, las variaciones anatómicas encontradas entre pacientes pueden ser una explicación a este hecho. No obstante, una rotación excesiva de la pierna, tanto interna como externa, suele ser la cusa más habitual. Grossi26 comprobó que la extremidad a bloquear debe encontrarse en posición neutra; de forma que el latido de la arteria femoral (sobre la arcada inguinal), el punto medio intercondíleo y el punto medio intermaleolar se encuentren alineados en el recorrido de una línea recta trazada entre estos puntos. Posiciones de rotación interna o externa, hacen que el nervio se aproxime o aleje de la arteria.
Fig. 21
Línea de Grossi para la extremidad inferior
- Cuando la extremidad está recubierta con un vendaje compresivo y no es posible apreciar el movimiento de la rótula ¿podemos aún realizar el bloqueo? En estos casos recordar que si la punta de la aguja está situada en la posición correcta, frente al nervio femoral, al inclinarla ligeramente hacia la parte interna del tronco nervioso se contraerán los músculos más internos (vasto interno, aductor largo) y al inclinarla hacia fuera los más externos (vasto externo, sartorio). “Técnica de la aguja oscilante” [27].
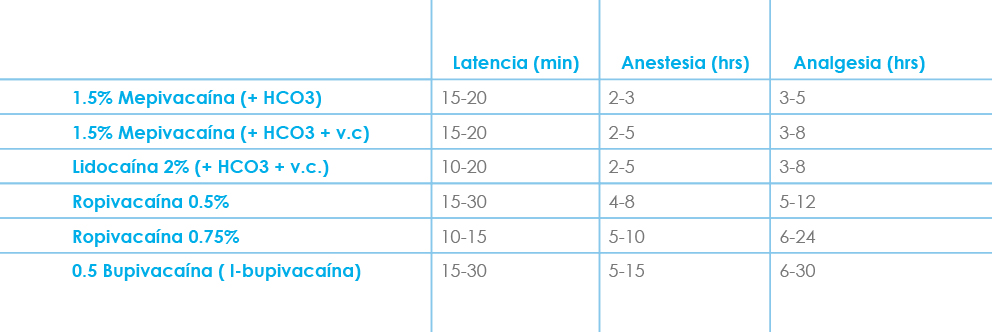
14. ANESTESICOS LOCALES
La elección del anestésico debe estar basada en la duración del procedimiento quirúrgico así como en el hecho de si el bloqueo se realiza para anestesia quirúrgica o para el tratamiento del dolor postoperatorio.
En cuanto al volumen de anestésico depende de la indicación del bloqueo. Para tolerar un manguito de isquemia en el muslo es suficiente con 10 ml, sin embargo los autoreutilizan volúmenes mayores de anestésico local (20-25 ml) ya que el anestésico se extenderá lateralmente por debajo de la fascia iliaca hasta alcanzar al nervio femorocutáneo encargado de la sensibilidad de la cara lateral del muslo.
En caso de combinación con otros bloqueos (ciático, obturador) se recomienda limitar el volumen a unos 15-20 ml (para no alcanzar dosis tóxicas del anestésico local), siempre y cuando recordemos que son lugares de poca absorción sistémica y que nos permiten un margen mayor de dosis total[28,29].
Como anestésico para analgesia en planta los autores utilizan Ropivacaína 0,2% en infusión continua a un ritmo de 5-10ml/h.
Se pueden utilizar también bolos de 5ml cada hora para controlar el dolor irruptivo.
15. COMPLICACIONES
Las complicaciones de los catéteres continuos femorales son muy escasas.
Hematoma: ocurre hasta en el 10% de los bloqueos femorales con inyección única y con una compresión momentánea se evitan la aparición de hematomas en la mayoría de los casos, no siendo necesario interrumpir la realización del bloqueo. Sin embargo debemos tener en cuenta que las agujas para bloqueos continuos son más gruesas (19G) y en caso de punción femoral el riesgo de hematoma será mayor que con las agujas más finas de dosis única.
Inyección intravascular accidental: debemos evitar las punciones mediales. A pesar de una adecuada localización del latido arterial y de una punción suficientemente lateral, es posible puncionar ramas colaterales de los vasos femorales no perceptibles a la palpación. Este es el caso de la arteria circunfleja, rama de la arteria femoral, que se separa de esta a la altura del pliegue inguinal siguiendo un trayecto lateral. Es muy importante estar atentos a esta posibilidad, por lo que debemos inyectar siempre el anestésico local fraccionadamente haciendo aspiraciones periódicas.
Neuropatía: complicación muy rara, sin embargo durante la realización de la técnica procuraremos guardar una serie precauciones como avanzar lentamente la aguja y nunca inyectar si notamos una presión excesivamente alta o el paciente se queja de dolor.
Infección: como en cualquier otro procedimiento realizar una técnica aséptica. La colonización bacteriana del catéter femoral continuo es frecuente, con una incidencia del 57%. El sitio de inserción del catéter femoral puede influir en estos resultados ya que existe una frecuente contaminación con microorganismos de origen fecal o urinario. La utilización de antibioticoterapia profiláctica, las soluciones de anestésicos locales (efecto bacteriostático) y el uso de filtros antimicrobianos disminuye el riesgo de infección. El germen más frecuentemente aislado es Stafilococo epidermidis en un 72% de los casos, y únicamente en un 1,8% de los casos se produjo bacteriemia con fiebre, que desaparecieron con la retirada del catéter30. Así pues, la utilización del catéter femoral continuo para analgesia postoperatoria es efectivo, pero induce una colonización bacteriana elevada. No se recomienda el cultivo del catéter de forma sistemática, pero las complicaciones infecciosas requieren la retirada inmediata del catéter, su cultivo, y valorar la realización de una ecografía del psoas para descartar un absceso a ese nivel.
16. BIBLIOGRAFÍA
- Labat G. Regional Anesthesia. Its technique and clinical applications. Filadelfia: W Saunders 1923.
- Moore DC. Blocco dei nervi sciatico e femorale. En: Anestesia regionale. Piccin editore. Cap 33: 266-279, 1969.
- Hadzic A, Vloka JD, Kuroda MM. The practice of peripheral blocks in the United States: A national survey. Reg Anesth Pain Med 23(3): 241-246, 1998.
- Winnie A, Ramamurthy S, Durrani Z. Inguinal paravascular technique of lumbar plexus anesthesia. The “3-in-1 block”. Anesth Analg 1973; 52:989-96.
- Cauephe C, Olivier M, Colombani R. Le bloc “trois-en-un”: mythe ou réalité? Ann Fr Anesth Reanim, 1989; 8: 376-8.
- Marhofer P. Magnetic resonance imaging of the distribution of local anesthetic during
- García A. Abordaje anterior del plexo lumbar. www.imedar.com
- Rouviere H, Delmas A. Anatomía humana descriptiva topog´ráfica y funcional. Barcelona: Masson 2005.
- Orebauhg SL. The femoral nerve and its relationship to the lateral circumflex femoral artery.Anesth Analg. 2006;6: 1 859-62.
- Testud L, Latarget A. Tratado de anatomía humana. Barcelona: Salvat; 1994.
- Woods W, O´Connor DP, Calder CT. Continuous femoral nerve block versus intrarticular injection for pain control after injection for pain control after anterior cruciate ligament reconstruction. Am Sports J Sports Med 2006; 34: 1328. 30-4
- Garcia Muret A. Técnicas contínuas para los bloqueos de la extremidad inferior. www.imedar.com
- Woods W, O´Connor DP, Calder CT. Continuous femoral nerve block versus intrarticular injection for pain control after injection for pain control after anterior cruciate ligament reconstruction. Am Sports J Sports Med 2006; 34: 1328.
- Ganapathy S et al. Modified continuous femoral three in one block for postoperative pain after total knee arthroplasty. Anesth Analg 1999; 89: 1197-1202.
- Edwards ND, Wright EM. Continuous low-dose 3-in-1 nerve blockade for postoperative pain relief after total knee replacement. Anesth Analg 1992: 75: 265-7.
- Capdevila X, Barthelet Y, Biboulet Ph, Ryckwaert Y, Rubenovitch J, D´Athis F. Effects of perioperative analgesic technique on the surgical outcome and duration of rehabilitation after major knee surgery. Anesthesiology 1999: 91: 8-15.
- Singelyn FJ, Deyaert M, Joris D, Pendeville E, Gouverneur JM. Effects of intravenous patient-controlled analgesia with morphine, continuous epidural analgesia, and continuous three-in-one block on postoperative pain and knee rehabilitation after unilateral total knee arthroplasty. Anesth Analg 1998: 87: 88-92.
- Seet E, Leong WL, Yeo AS et al. Effectiveness of 3-in-1 continuous femoral block of differing concentrations compared to patient controlled intravenous morphine for post total knee arthroplasty analgesia and knee rehabilitation. Anaesth Intens Care 2006; 34(1): 25-30.
- Chelly JE, Ben David B, Scott J et al. Continuous sciatic blocks improved postoperative pain management after knee arthroplasty. ASA annual meeting 2006, Chicago, A975.
- Zaric D, Boysen K, Christiansen Ch et al. A comparison of epidural analgesia with combined continuous femoral-sciatic nerve blocks after total knee replacement. Anesth Analg 2006; 102: 1240-1246. 27- Boezaart AP, Prax M, Med M. Perineural infusion of local anesthetics. Anesthesiology 2006
- Lee AR, Choi DH, Ko JS, Choi SJ, Hahm TS, Kim GH, Moon YH.Effect of combined single-injection femoral nerve block and patient-controlled epidural analgesia in patients undergoing total knee replacement.Yonsei Med J. 2011 Jan 1; 52(1):145-50.
- Koshy RC, Padmakumar G, Rajasree O. Low cost continuous femoral nerve block for relief of acute severe cancer related pain due to pathological fracture femur.Indian J Palliat Care. 2010 Sep; 16(3):180-2.
- Roqués V., Hernandez F., Hernando J. Anatomía del miembro inferior: detalles y trucos anatómicos para mejorar las técnicas de bloqueo del plexo lumbar y sacro. Puesta al día en anestesia regional y tratamiento del dolor. 2006; IX: 249-68
- Vloka JD, Hadzic A, Drobnik L, Ernest A, Reiss W, Thys DM. Anatomical landmarks for femoral nerve block: a comparison of four needle insertion sites. Anesth Analg. 1999 Dec; 89(6):1467-70.
- Hadmir A,Vloka JD. Femoral nerve block. www.nysora.com
- Grossi P, Barbaglio C, Violini A, Allegri M, Thekla N. Regional anesthesia update. Minerva Anestesiol. 2010 Apr 12.
- García A. Bloqueo del plexo lumbar por vía anterior. Anestesia regional hoy. P.Pernmayer 2006; 404-14
- Domingo V., Aguilar JL. Pelaez R. Bloqueos nerviosos periféricos de la extremidad inferior para analgesia postoperatoria y tratamiento del dolor crónico. Rev Soc Esp Dolor 2004; 11: 223-237.
- Ortigosa E, Del Olmo C, López S. Abordaje del nervio femoral. Anestesia regional y dolor. Aran ediciones S. L.2010; 18:321-336.
- Heavner H.J.Let´s abandon blanket maximun recommended doses of local anesthetics. Reg. Anesth. And Pain Med.2004; 29(6):524