DISPOSITIVOS DE LA VÍA AÉREA DIFÍCIL
M. Mariscal, M.L. Pindado, E. Duro, M. Caro, W. Engel, B. Arrázola
INTRODUCCIÓN
Los Dispositivos de la vía aérea difícil son unos instrumentos que nos ayudan a manejar una vía aérea normal y difícil, distintos de la laringoscopia directa.
Los criterios de un dispositivo de Vía Aérea “ideal” son:
- Unión eficaz de la vía aérea superior para ventilar.
- Facilidad de inserción para principiantes, con curva de aprendizaje corta.
- Mínimo riesgo de aspiración.
- Sellado de la vía aérea superior eficaz, que permita ventilación con presión positiva.
- No distorsión de la anatomía faringea por el manguito de presión, ni de la forma del dispositivo.
- Morbilidad de la vía aérea baja.
- Buena calidad.
CLASIFICACIÓN
Se pueden clasificar los dispositivos usados en la Vía Aérea, según la estructura anatómica donde van actuar:
Dispositivos Supraglóticos:
- Mascarillas Laríngeas.
- Combitubo.
- Tubo Laringeo.
- Paxpress.
- Otros
Dispositivos Transglóticos:
- Guías.
Dispositivos Transcutáneos:
- Cricotirotomía.
- Traqueotomía.
- Intubación Retrógrada.
Dispositivos Ópticos:
- Fibroscopios Flexibles.
- Fibroscopios Rígidos.
- Laringoscopios.
- Video-laringoscopios.
- Airtrach.
Dispositivos desechables:
DISPOSITIVOS SUPRAGLÓTICOS
Son dispositivos, que colocados por encima del nivel de las cuerdas vocales, sirven para ventilar a los pacientes transportando gases anestésicos y oxígeno. Sus diseños están dirigidos a solventar las desventajas de la intubación endotraqueal.
El primer dispositivo supraglótico fue la Mascarilla Laringea, introducida en 1988 en Inglaterra y se extendió su uso muy rápidamente por todo el mundo. Desde entonces y en los últimos años se han creado una gran cantidad de dispositivos supraglóticos[1] para competir con ella. La mayoría de ellos han sido modificados varias veces desde su introducción, por lo que se deberán evaluar con cuidado hasta su total aceptación. La FDA (Food and Drugs Administration) desde 1996, clasificó los dispositivos supraglóticos como dispositivos de Clase I, lo que significa que los fabricantes ya no tienen que remitir pruebas de eficacia y seguridad a la FDA cuando registran nuevos dispositivos.
MASCARILLA LARÍNGEA (ML)
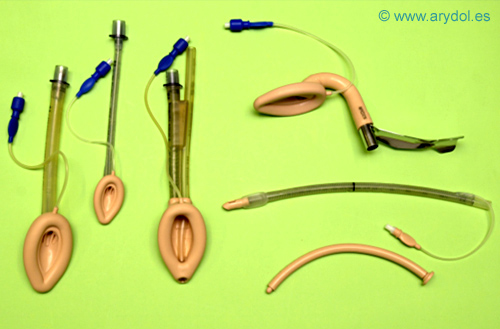
Fig. 1
Mascarillas Laríngeas
Los diferentes tipos de mascarilla laríngea son:
-
- Mascarilla laríngea Clásica.
- Mascarilla laríngea Proseal.
- Mascarilla laríngea Flexible.
- Mascarilla laríngea Fastrach ó ILMA.
- Mascarillas laringeas desechables: Unique, ML Fastrach y ML Flexible de uso único y Mascarilla Laringea Supreme, M Portex Soft Seal, Ambu Laringeal Mask.
- C-Trach.
MASCARILLA LARÍNGEA CLÁSICA (MLC)
La M.L Clásica es un dispositivo utilizado para el manejo de la V.A, que ocupa el espacio existente entre la mascarilla facial y el tubo endotraqueal.
Fue diseñada por Brain en 1981, y aceptada por la FDA como sustituto de la mascarilla facial en anestesia electiva en 1991. En el 2003 fue introducida como dispositivo en el algoritmo de vía aérea difícil de la ASA (Sociedad Americana de Anestesiología) en situaciones de dificultad de intubación y ventilación, porque es un dispositivo que se usa de forma rutinaria y con seguridad por la mayoría de los anestesiólogos.
Descripción:
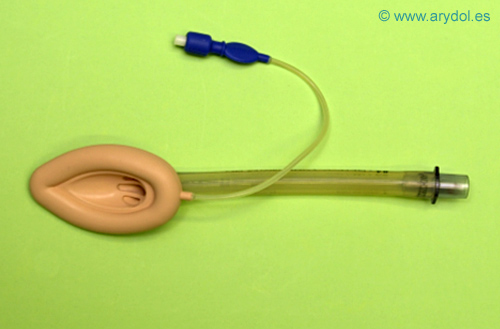
Fig. 2
Mascarilla Laríngea Clásica
Está compuesta de una pequeña cazoleta diseñada para que se sitúe en la hipofaringe, con una abertura anterior situada en la entrada de la glotis. Presenta en la abertura anterior ó cazoleta unas barras de retención de la epiglotis, que protegen la vía aérea de oclusión por la epiglotis. El borde de la mascarilla está compuesto por un manguito inflable de silicona, que llega al espacio hipofaríngeo, creando un sello que permite la ventilación con presión positiva no superior a 20 cm. de H2O.
La optimización del sellado depende de una correcta inserción y utilización del tamaño adecuado, más que del inflado de la mascarilla. Unido a la parte posterior queda el tubo de vía aérea que se conectará al circuito de anestesia manual o mecánico.
Inserción:
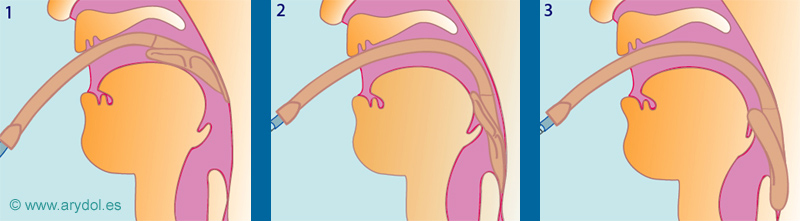
Fig. 3
Inserción de la MLC
Asemeja el reflejo de la deglución: al deglutir la lengua arrastra el bolo alimenticio hacia la curvatura del paladar y pared posterior de la faringe. La inserción de la ML se consigue con una acción parecida, imitando el dedo índice la acción de la lengua.
Se precisa una posición de olfateo. La MLC completamente desinflada, lubricada en su parte posterior y aplanada, se apoya contra el paladar. El dedo índice, con un solo movimiento continuado, la impulsa cefálicamente hacia el occipucio deslizándose luego hacia atrás.
La inserción debe detenerse cuando se encuentra resistencia, al alcanzar el músculo cricofaríngeo. Tras el inflado se nota un ligero movimiento de acomodación. Se puede retirar completamente hinchada para eliminar las secreciones con ella, aunque algunos grupos la retiran deshinchada.
Indicaciones:
Es una alternativa a la mascarilla facial y al tubo endotraqueal. Inicialmente se usó para ventilación espontánea, pero actualmente se usa para ventilación controlada en:
- En cirugía de rutina.
- En manejo de situaciones de no intubación y dificultad de ventilación (Aprobada por los Algoritmos de la ASA en 2003).
Contrandicaciones:
Las contraindicaciones relativas son:
- Obesidad.
- Patología faringolaringea.
- Disminución de la compliance pulmonar.
- Cirugía laparoscopica (controvertido).
- Reflujo gastroesofágico.
- Abdomen agudo y estómago lleno.
Malposiciones:
El desplazamiento de la mascarilla laringea puede ocurrir en más de un 10% de las veces y puede no evidenciarse clínicamente. Existen varios tipos de malposiciones:
- Al introducirse puede doblar la epiglotis[2].
- Si está poco metida, la punta puede obstruir la glotis.
- Si se introduce en exceso, la parte proximal puede obstruir la entrada de la glotis.
- Si la cazoleta queda en la entrada del esófago, puede producir distensión gástrica.
Una inserción cuidadosa disminuye estos desplazamientos.
Complicaciones:
Existen varias complicaciones:
- Aspiración de contenido gástrico: es la más grave y no puede prevenirse de forma absoluta, aunque en pacientes seleccionados su incidencia es parecida al tubo endotraqueal (1-5/11000).
- Dolor de garganta y afonía, que son más frecuentes que en la intubación endotraqueal.
- Puede aparecer lesión de úvula y pilares faríngeos por inserción dificultosa.
Ventajas:
Las ventajas con respecto a la mascarilla facial son:
- Mejora la oxigenación.
- Disminuyen la polución en el quirófano.
- Causa menos fatiga en las manos del anestesiólogo
Las ventajas con respecto a la tubo endotraqueal son:
- Produce más estabilidad hemodinámica porque ocasiona menos dolor a la inserción.
- Reduce los requerimientos anestésicos y no necesita la utilización de relajantes musculares.
- Mejora el despertar del paciente.
Tamaños: (Tabla 1)
Existen 8 tamaños de mascarilla laringea. Su tamaño se relaciona con el peso del paciente; ante la duda, hay que elegir el tamaño más grande porque favorece el sellado.
En los últimos años se ha introducido la Nº 6 por el aumento de obesidad.
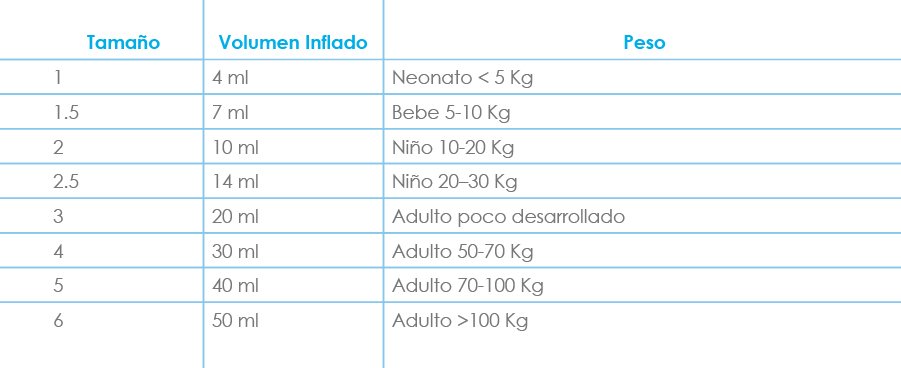
Tabla 1
Esterilización:
La esterilización debe ser en autoclave, con una Tª máxima de 134º C y un tiempo de 10-12 minutos. Puede ser reutilizada un máximo de 40 veces.
MASCARILLA LARÍNGEA PROSEAL (MLP)
Este nuevo diseño del 2001 intenta mejorar la protección de la vía aérea frente a la aspiración[3-4]y la malposición[5] que frecuentemente ocurría con la MLC.
Descripción :
Es un diseño de cazoleta abierta, sin bandas, que se caracteriza por un doble manguito y doble tubo situado paralelo al tubo de la VA. El tubo destinado al tracto digestivo discurre por dentro de la cazoleta hasta abrirse en la punta de la MLP.
Consta:
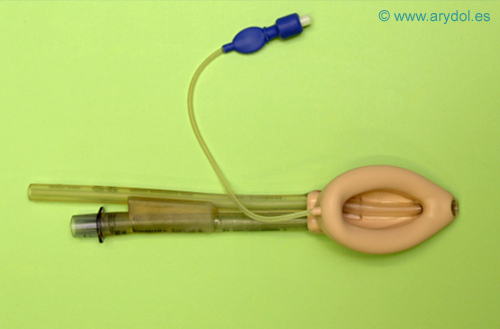
Fig. 4
Mascarilla Laríngea Proseal
- Manguito Anterior, es un rodete con forma de embudo en la punta.
- Manguito Posterior, situado por detrás a la cazoleta.
- Tubo de drenaje gástrico: Discurre paralelo al tubo de VA hasta que llega a la cazoleta y la cruza abriéndose en la punta de MLP. Esta punta debería contactar con el Esfínter Esofágico Superior (EES), estableciendo una continuidad entre vía digestiva y el exterior.
Los dos manguitos dan en su conjunto una mayor compliance y permite introducir en su interior un mayor volumen de aire que en la ML clásica, sin aumentar la presión sobre la mucosa laríngea[6].
Inserción:
Precisa la hiperextensión del cuello para avanzarla y situarla en la base de la hipofaringe, es decir, hasta el EES. Se pueden realizar dos tipos de inserción:
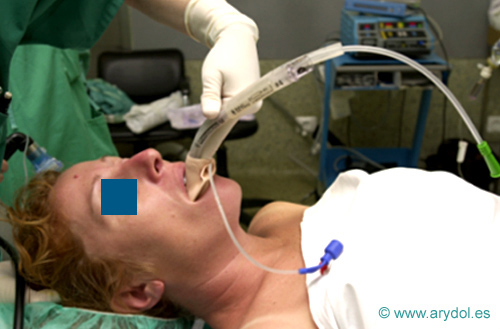
Fig. 5
Insercción MLP digital
- Inserción digital: con el dedo índice ó pulgar, igual que la MLC.
- Inserción con introductor: este introductor la convierte en una Fastrach modificada, con un ángulo > 115º (MLFT = 90º).
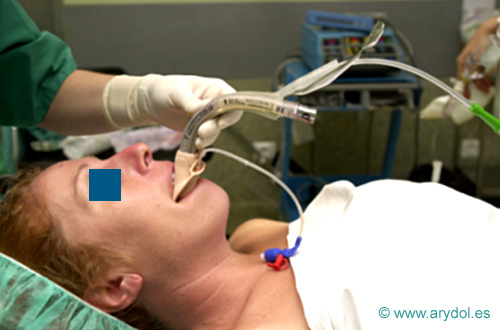
Fig. 6
Inserción MLP con introductor
Las preferencias dependen de cada uno y la incidencia de malposiciones es parecida. Siempre se debe de comprobar la permeabilidad del tubo de drenaje gástrico aspirando con una sonda. Nosotros introducimos la MLP con la sonda en su interior mejorando así su colocación, también se puede usar una guía[7].
Indicaciones:
Similares a la ML clásica, aunque al ser el sellado mejor, se amplían sus indicaciones a:
- Cirugía laparoscópica.
- Obesidad.
- Reflujo gastroesofágico leve.
- Como dispositivo de rescate cuando falla la intubación endotraqueal
Las indicaciones dependen de la habilidad del que la utiliza, cuanto más se use más amplia será la indicación.
Mejora el éxito con la ventilación controlada comparada con la clásica.
Precisa una mayor profundidad anestésica que la clásica.
Tiene la capacidad de aspirar la vía digestiva y no producir insuflado gástrico8. El riesgo de aspiración es parecido la intubación endotraqueal (TET).
Malposiciones:
Flexión posterior de la punta, con acodamiento del tubo de drenaje. Se puede ventilar al paciente pero no se puede insertar la sonda nasogástrica (SNG), no previniendo una aspiración o distensión gástrica. Hay que retirarla un poco y, a veces, recolocarla de nuevo.

Fig. 7
Flexión posterior de la MLP
Flexión anterior de la punta, generalmente del extremo distal de la cazoleta al comienzo del trayecto del tubo de drenaje. Igualmente se podría ventilar al paciente pero no insertar una sonda nasogástrica por lo que no preveríamos una aspiración gástrica. Hay que desinflar la MLP y reintroducirla.

Fig. 8
Flexión anterior de la punta
Complicaciones:
Las mismas que la ML clásica pero con menor incidencia de aspiración[9] porque la regurgitación sale a través del tubo de drenaje.
Esterilización:
Igual que la ML clásica, con el mismo número de reutilizaciones.
Tamaños:
Están disponibles los tamaños 1.5, 2, 2.5, 3, 4, 5. Por debajo del 3 no presentan manguito posterior.
MASCARILLA LARÍNGEA FLEXIBLE
La Mascarilla Laringea Flexible ó Reforzada es igual que la clásica, diferenciándose en el tubo de vía aérea que es de silicona y con un refuerzo metálico en su interior, para evitar que se obstruya cuando se dobla.
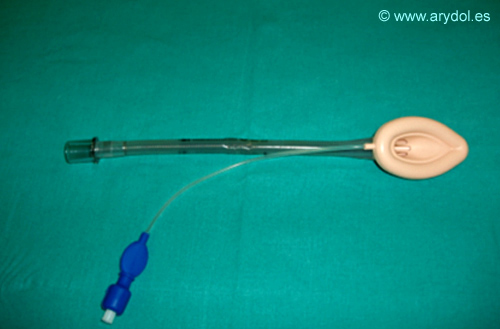
Fig. 9
ML Flexible
Es frecuente observar cuando se introduce que se puede dar la vuelta. Precisa recolocarla en un 5-10% de los casos.
Se usa en cirugía oral, nasal y oftalmológica.
Presenta tamaños del 2, 2.5, 3, 4, 5,6
El resto de las características es similar a la MLC.
MASCARILLAS LARÍNGEAS DESECHABLES
En los últimos años están apareciendo nuevos dispositivos de vía aérea desechables, fundamentalmente para evitar la transmisión de infecciones. Quizás en un futuro próximo la mayoría del material sea desechable, pero actualmente queda por demostrar que estos dispositivos tengan la misma validez y eficacia que los reutilizables.
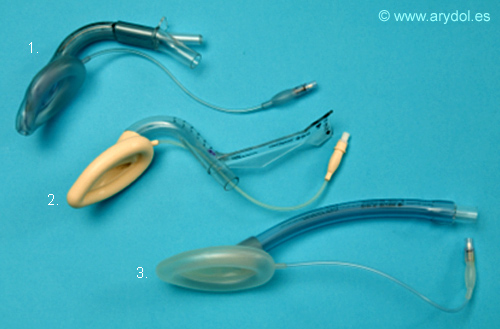
Fig. 10
Mascarillas Laríngeas desechables:
1. Supreme
2. Fastrach
3. Unique
Existen varios tipos de mascarillas deshechables:
- ML Unique, Portex Soft Seal, Ambu Laringueal Mask.
- ML Flexible de un solo uso.
- ML Fastrach de un solo uso.
- ML Supreme.
- M. I-gel.
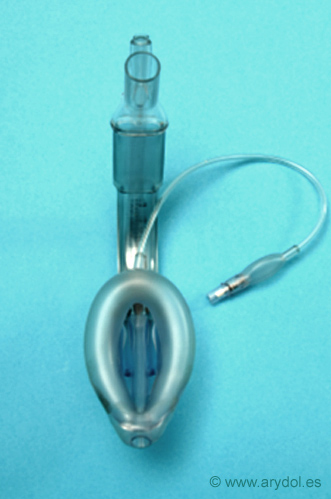
Fig. 11
Mascarilla Laríngea Supreme
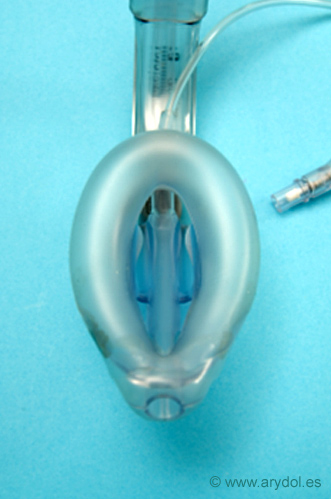
Fig. 12
Detalle de la cazoleta de ML Supreme
Comercializada en 2007, la Mascarilla Laringea Supreme es una mascarilla con acceso gástrico[10], similar a la Proseal, diferenciándose porque presenta en su cazoleta barras de retención de la epiglotis y el manguito tiene un perfil aumentado proporcionando una protección de sellado superior. Es desechable (Fig. 12), con una inclinación del tubo de la vía aérea similar a la ML Fastrach que permite una introducción más fácil.
En teoría es, una mezcla de Fastrach, Proseal y Clásica con material desechable. Muy buena combinación, porque una sola mascarilla soluciona las desventajas de cada una de ellas por separado.
Tamaños: 3, 4 y 5.
La Mascarilla I-gel, dispositivo supraglótico desechable con vía gástrica, realizado con un material elastómero termoplástico (tipo gel), anatómicamente preformada como la imagen en espejo de las estructuras faríngeas11, no precisa de manguito hinchable y se puede intubar a su través.

Fig. 13
M. I-gel

Fig. 14
M. I-gel
MASCARILLA LARÍNGEA FASTRACH Ó MASCARILLA LARÍNGEA DE INTUBACIÓN (MLF Ó ILMA)
Es un tipo avanzado de ML, diseñado por Brain en 1990 para facilitar la intubación traqueal, permitiendo su inserción con una sola mano en cualquier posición, sin mover la cabeza y cuello de la posición neutra[12].
Descripción:
Presenta las siguientes características:
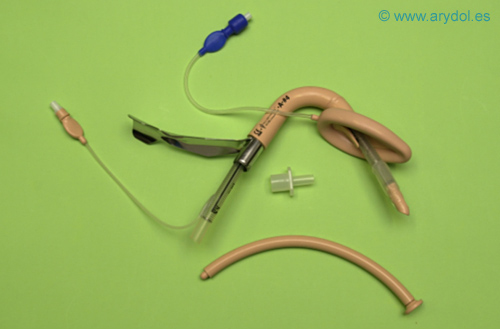
Fig. 15
Mascarilla Laríngea Fastrach
- Tubo de vía aérea: Es rígido, curvado anatómicamente y con un conector estándar metálico de 15 mm. Es ancho, pudiendo pasar a su través un tubo endotraqueal de hasta 8 mm. El tubo está unido a un mango rígido para facilitar la inserción con una sola mano.
- Manguito inflable, que puede pasar por una apertura bucal de 2-2.5 cm.
- Barra elevadora de la epiglotis (BEE) situada en la apertura de la mascarilla. La terminación de la BEE no está fija, permitiendo elevar la epiglotis cuando pase el TET.
- Tubo Endotraqueal (TET): Es un tubo recto de silicona, reforzado de tipo flexo-metálico, marcado transversalmente con una línea negra, para indicar el punto de salida de TET por la BEE. Además tiene otras marcas de profundidad en centímetros, un pequeño balón que le permite pasar a través de MLF y una punta atraumática específicamente diseñada. Su especial longitud permite la extracción de la MLF a su través. Se pueden usar con TET convencionales pero existe mayor riesgo de lesión y de extubación al retirar la MLF.
- Prolongador: Se introduce en la ILMA para prolongar o alargar el tubo endotraqueal al retirar la ILMA evitando la extubación del paciente.
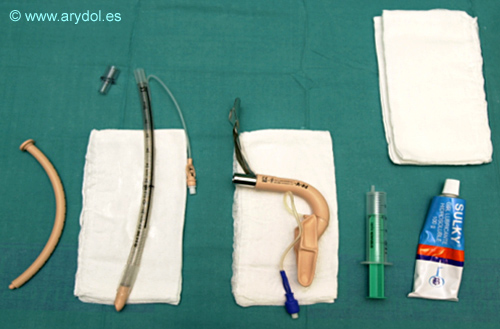
Fig. 16
Disposición de la MLF
Inserción:
Se debe desinflar totalmente la MLF con una jeringa ayudándose con los dedos ó con un aparato disponible para este usoA continuación, se aplica un bolo de lubricante hidrosoluble en la parte posterior de la punta de la MLF.
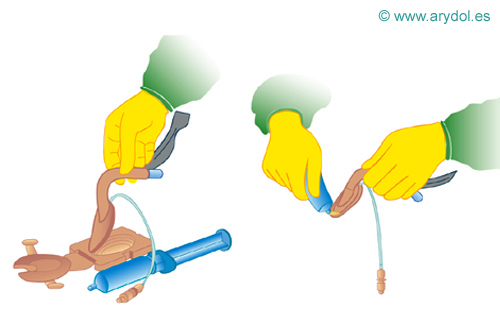
Fig. 17
MLF deshinchada y lubricada
Se coloca al paciente en posición neutra y se coge la MLF por su mango y éste paralelo al tórax del paciente con la cazoleta hacia abajo[13]. La punta se introduce contra el paladar y se dirige hacia atrás siguiendo la curva del tubo de la vía aérea.
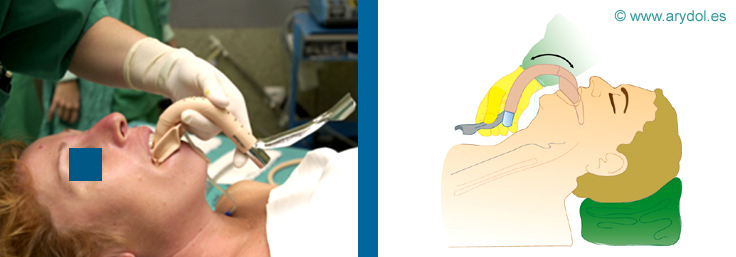
Fig. 18
Introducción de la MLF (I)
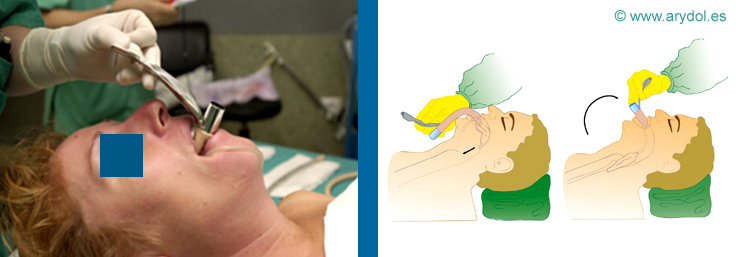
Fig. 19
Introducción de la MLF (II)
Después de la inserción se infla el manguito de la MLF según el tamaño (nº 3, 4 y 5) con 20, 30 y 40 ml. de aire respectivamente.
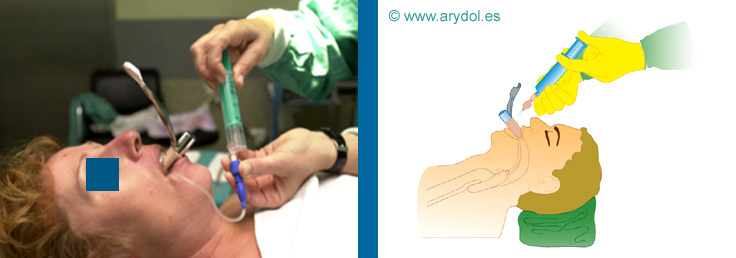
Fig. 20
Hinchado de la MLF
Estos volúmenes nunca deben ser superados. Si al ventilar al paciente hay fuga de aire, las causas pueden ser:
- Inserción incorrecta.
- MLF demasiado pequeña.
- Profundidad anestésica inadecuada.
Se realizarán entonces unas maniobras de acomodación que son: Maniobra de Up-Down, que consisten en retirar sin deshinchar la MLF unos 6 cm hacia arriba y abajo, para desdoblar la epiglotis. También se pueden hacer maniobras de extensión, flexión, lateralización de la MLF con el mango.
Seguidamente se procede a la intubación a través de la MLF. Para ello, se lubricará el TET y se introduce por la MLF orientando la línea negra longitudinal del mismo hacia el mango. A la vez se realiza un movimiento de la MLF hacia arriba (Maniobra de Chandy segunda parte) para facilitar la inserción del TET, abocando la cazoleta a la glotis. Nosotros siempre realizamos esta maniobra porque facilita mucho la inserción del tubo[14].
Si no hay resistencia, la BEE eleva la epiglotis y el TET pasa fácilmente por la traquea. Se infla el manguito del TET y se confirma la intubación[15].
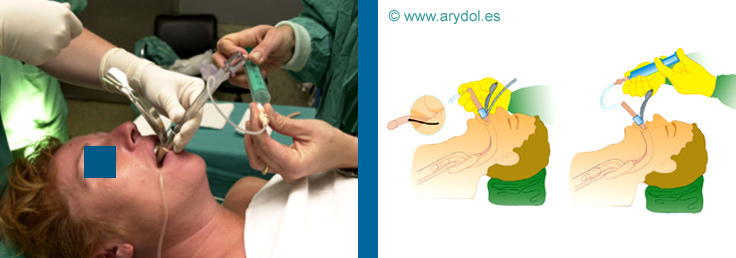
Fig. 21
Introducción del TET por la MLF
Posteriormente se retira la MLF desinflada manteniendo al TET en su lugar con la ayuda del prolongador u obturador. Se debe sujetar el TET con los dedos cuando aparezca a través de la apertura de la MLF en la boca. La retirada de la MLF debe ser muy cuidadosa manteniendo siempre la curvatura del tubo de la vía aérea. La conexión de 15 mm. del TET se debe retirar previamente a esta maniobra, conectándola posteriormente.
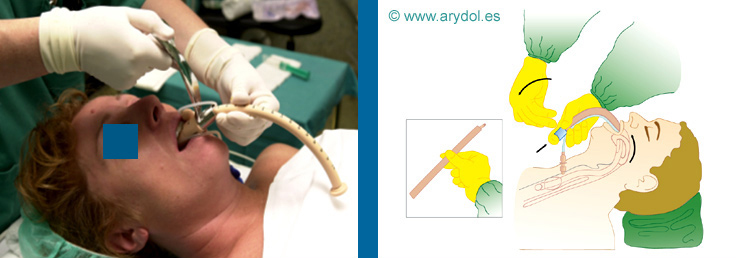
Fig. 22
Colocación del obturador para proceder a la retirada de la MLF
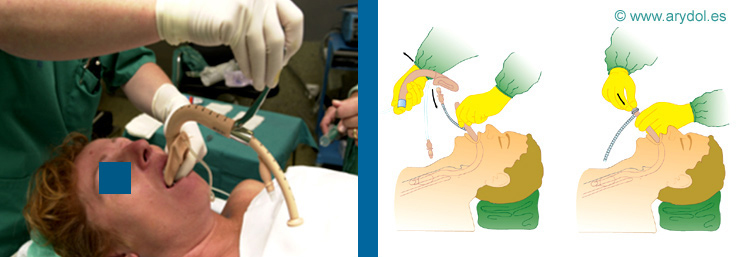
Fig. 23
Retirada de MLF
La intubación puede realizarse con ayuda del fibrobroncoscopio (FBO), verificando la posición de la laringe a través de la MLF.
A la profundidad de 15 cm. se visualiza la glotis entre la BEE y a las 16,5 cm. las cuerdas vocales.
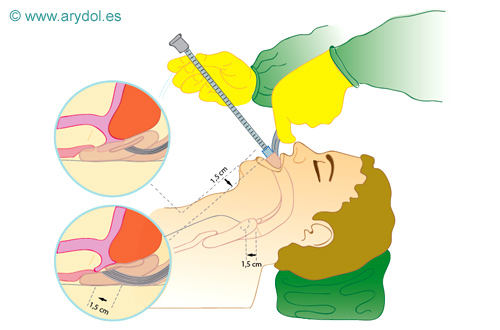
Fig. 24
Intubación a través de la MLF, con ayuda del FBO
Estas técnicas con FOB dan una mayor seguridad a la intubación. Pueden realizarse de dos maneras:
- Primero el tubo: Se avanza el fibro con el tubo endotraqueal insertado y cuando se llega a la BEE se avanza primero el tubo para que no se lesione el fibro.
- Primero el fibroscopio: Se introduce primero el fibroscopio en la laringe para que sirva de guía al tubo.
Cualquiera de las dos técnicas es válida. Nosotros usamos la segunda, porque aumentamos la seguridad de la intubación.
Malposiciones de la MLF:
Son las causas de fallo de intubación a través de la Fastrach. Estas pueden ser:
1. Epiglotis doblada hacia abajo ó impactación del TET:
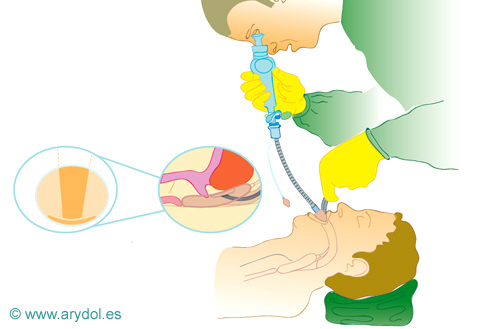
Fig. 25
Epiglotis doblada hacia abajo ó impactación del TET
Si se nota resistencia a unos 2 cm de la línea transversa del TET, puede indicar que la epiglotis se ha doblado hacia abajo ó la punta del TET se ha impactado contra la pared vestibular. El uso del FOB puede ayudar a determinar la causa de la resistencia y solucionarlo rotando el bisel del TET. Si sigue habiendo resistencia debemos retirar el TET y hacer las maniobras de up-down y reinsertar de nuevo sin deshinchar. Se intenta una nueva intubación y si fracasa puede que la MLF sea de un tamaño inadecuado.
2. MLF demasiado pequeña.
En este caso, la resistencia se nota 3 cm por debajo de la línea transversa y la epiglotis puede estar lejos de la BEE, necesitando una MLF de mayor tamaño.
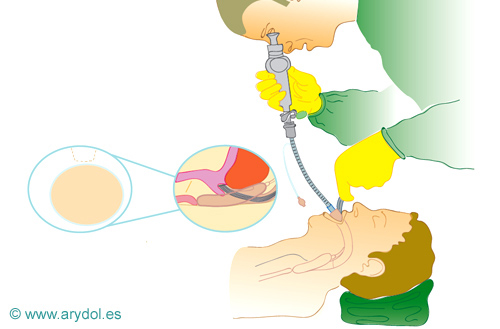
Fig. 26
MLF demasiado pequeña
3. MLF demasiado grande.
En este caso, la BEE es atrapada debajo de los aritenoides y la intubación se produce en el esófago (5%).
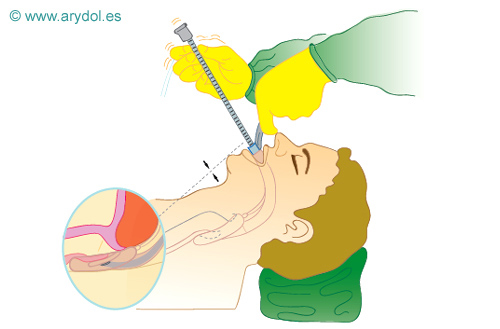
Fig. 27
MLF demasiado grande
Indicaciones:
Las principales indicaciones son:
- Situaciones no ventilables-no intubables de urgencia.
- Dificultad prevista de ventilación como en la obesidad mórbida. Nosotros la consideramos como 1º dispositivo de rescate.
- Intubaciones con inestabilidad cervical.
- Aprendizaje en situaciones de rutina.
Existen controversias en su uso en cirugía de rutina, mientras que unos la consideran que podría utilizarse, otros consideran que hay mayor incidencia de complicaciones menores y debe reservarse su uso para situaciones de mala ventilación.
Contrandicaciones:
No se debe usar en:
- Patología faringea ó esofágica.
- Pacientes con riesgo de aspiración.
Complicaciones:
Las complicaciones son:
- El riesgo de aspiración, aunque es bajo.
- Dolor de garganta leve y de corta duración, sobre todo, cuando la MLF se ha limpiado ó esterilizado de forma inadecuada.
- Edema faringeo por aumento de la presión en la mucosa debido a la rigidez del tubo de la vía aérea. Se aconseja quitarla tras la intubación. Si se deja durante más tiempo colocada habrá que desinflarla un poco. No hay datos del tiempo que puede estar colocada sin producir problemas importantes.
- Lesión neurovascular (Hipogloso, Lingual...).
- Intubación esofágica (5%), generalmente por MLF demasiado grande.
Desventajas:
Podemos mencionar:
- Los tubos endotraqueales utilizados son de alta presión y bajo volumen pudiendo lesionar la mucosa traqueal, por lo que si se precisara varios días de intubación se deberían cambiar por otros tubos de baja presión.
- El orificio distal del tubo es redondo y de menor diámetro lo que favorece la obstrucción del mismo con secreciones.
Tamaños:
No hay tamaño pediátrico. El tamaño de los tubos que pueden ser introducidos a través de la MLF son el 6, 6.5 ,7 ,7.5 y 8. (Tabla 2).

Tabla 2
Esterilización:
En autoclave. Antes de esterilizarla hay que desinflarla totalmente. La MLF se puede usar unas 40 veces, y el tubo unas 10 veces.
C-TRACH
Se ha comercializado en España durante el año 2005. Es una nueva variedad[14] de la mascarilla laríngea Fastrach, con una cámara incorporada que permite, una vez que se ha introducido en la hipofaringe, colocar un monitor en la parte externa de la mascarilla y así poder realizar la introducción del tubo endotraqueal bajo visión directa.
Actualmente se ha mejorado la calidad de la imagen, que inicialmente no estaba muy conseguida. Esta mascarilla tiene la gran ventaja de poder realizar todas las maniobras de acomodación de la MLF bajo visión directa y con ello conseguir una mayor seguridad en la intubación. Así se ha conseguido aumentar el porcentaje de éxito[14] de intubación al primer intento en comparación con la ILMA[16].
Descripción:
1. Presenta dos canales integrados de fibra óptica.
a) Una guía de luz para iluminar la laringe.
b) Una guía de imagen de 10.000 pixels para una visión clara de la laringe.
2. Dos fibras ópticas[17] emergen de la parte distal del tubo de vía aérea, bajo la barra de elevación epiglótica modificada, con una apertura permitiendo una transmisión ininterrumpida de la imagen, protegiendo al tubo de aire de cualquier obstrucción y elevando la epiglotis para permitir el paso del TET.
3. Tubo de la Vía Aérea, por donde se introduce el TET con punta atraumática, diseñado para introducirse en la traquea.
4. Cazoleta con manguito hinchable anterior y barra elevadora modificada.
5. Mango metálico para permitir una fácil inserción.
6. Una pantalla en color para una imagen de alta resolución, que se coloca en la mascarilla una vez que ésta se ha introducido en el paciente. El monitor tiene un puerto USB que conecta con el ordenador y permite la grabación. Con unos botones para el control del color, contraste y enfoque.
7. Batería recargable.

Fig. 28
Descripción de la C-Trach
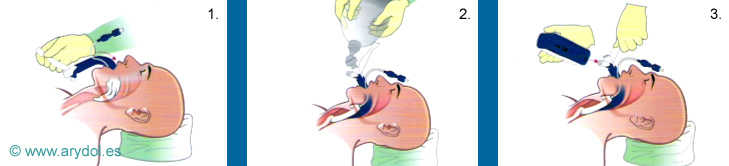
Fig. 29
1. Introducir la C-Trach como una MLF.
2. Insuflar la mascarilla y ventilar.
3. Encender el visor de la C-Trach y conectar al conector magnético.
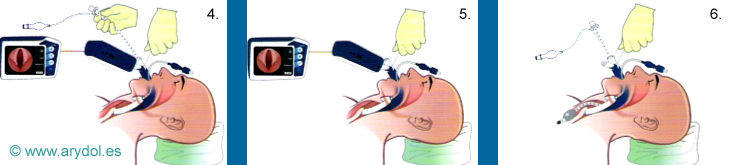
Fig. 30
4. Buscar una imagen clara de la glotis y las cuerdas vocales en el visor.
5. Insertar el TET y visualizar la intubación.
6. Desconectar el visor de la C-Trach y continuar como una MLF.
Las indicaciones[18-19], contraindicaciones, esterilización y tamaños son iguales que en la ML Fastrach.
COMBITUBO
Es un dispositivo de VDA que sólo se usa para ventilar en situaciones de urgencia. Fue diseñado por Dr.Frass en Austria en 1980. Es útil en cualquier circunstancia con escaso espacio e iluminación (accidente de tráfico, decúbito prono). La inserción es fácil para cualquier persona mínimamente entrenada y se puede introducir a ciegas aunque es más fácil hacerlo con el laringoscopio[20].
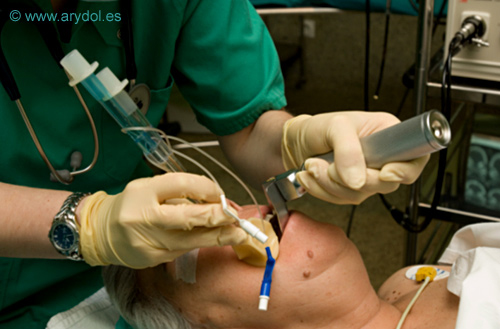
Fig. 31
Introducción del Combitubo con ayuda del laringoscopio
Descripción:
Es un tubo de látex de doble luz que combina las funciones de obturador esofágico de la vía aérea y un TET convencional. La luz esofágica está abierta en la parte superior (nº 1, más larga y de color azul) y su parte distal está cerrada presentando perforaciones a nivel de la faringe. La luz traqueal está abierta tanto en su parte proximal (nº 2, tubo más claro, corto) como en la distal.
Hay dos balones que se inflan desde el exterior: un balón orofaríngeo de 85 ó100 ml que esta situado de manera proximal a las perforaciones faríngeas y sirve para sellar la cavidad oral y nasal. El otro traqueo-esofágico y necesita un volumen de12 ó 15 ml para sellar la traquea ó el esófago.
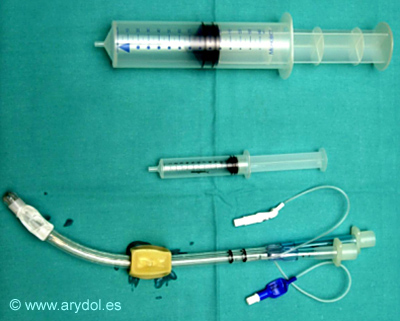
Fig. 32
Disposición del Combitubo
Cuando se introduce el combitubo, se puede colocar en el esófago ó en la traquea. Si el tubo pasa al esófago lo que ocurre en más del 95% de los casos, el paciente pude ser ventilado por las perforaciones que hay en la luz esofágica y el estomago aspirado por la luz traqueal. Si el tubo pasa a la traquea, el paciente se podrá ventilar a través de la luz traqueal.
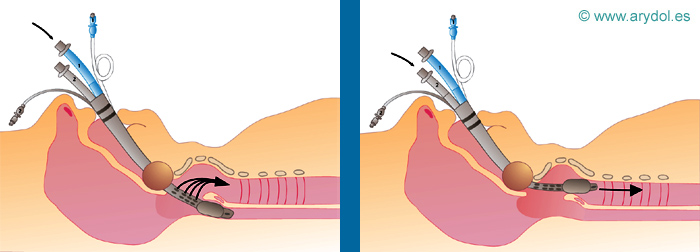
Fig. 33
Inserción:
Situar al paciente con la cabeza en posición neutra, no en posición de olfateo, colocándose por detrás ó al lado derecho del paciente. Se inserta el combitubo suavemente con un movimiento curvo hacia abajo, a lo largo de la superficie de la lengua, cogiendo la lengua y la mandíbula entre el pulgar y el índice para elevarla. Se introduce hasta que las líneas anulares dibujadas en el tubo se sitúen a nivel de los dientes. Se aconseja la maniobra de Lipp en la que se mantiene el extremo distal del combitubo doblado durante algunos segundos para facilitar la inserción.
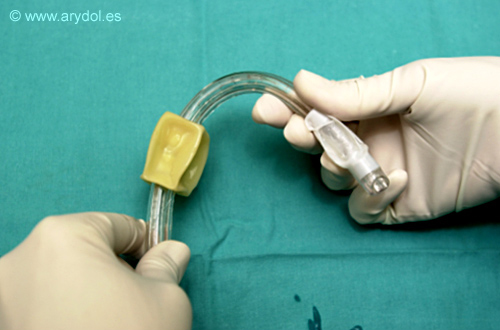
Fig. 34
Maniobra de Lipp
Al insertar el Combitubo es muy probable que quede situado en el esófago en el 95% de los casos.
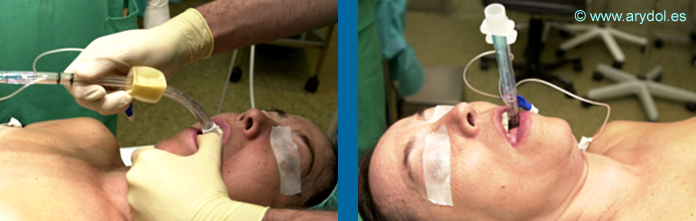
Fig. 35
Inserción del Combitubo
Primero se infla el balón orofaríngeo con 85 ml de aire para el Combitubo 37 F ó con 100 ml para el Combitubo 41F usando la válvula de color azul (Nº 1) y a continuación se infla el balón distal con 15 ml de aire. A veces se produce un ligero desplazamiento hacia fuera del Combitubo durante el inflado.
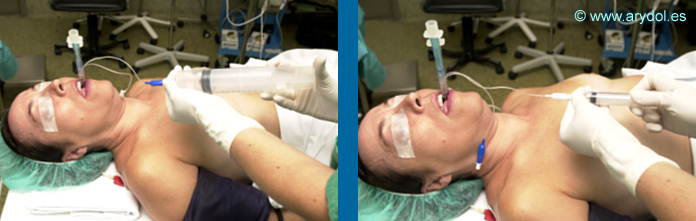
Fig. 36
Hinchado manguito azul y blanco
Por tanto, la ventilación de prueba, se inicia a través de la luz esofágica. El aire no puede escapar por el extremo distal porque está cerrado y entra en la faringe a través de las perforaciones faríngeas. Debido a que la nariz, la boca y el esófago están sellados por los balones faríngeo y distal, el aire es forzado a entrar en la traquea. Si la auscultación pulmonar es positiva y no hay insuflación gástrica, se puede continuar la ventilación por esta luz. La luz traqueal, en esta posición, sirve para descomprimir el estómago y el esófago.
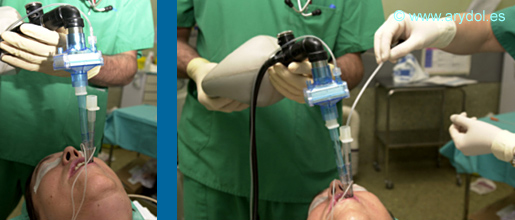
Fig. 37
Comprobación por tubo NFL y paso de sonda al esófago
En raras ocasiones, el Combitubo se introduce en la tráquea. En este caso, no se podrá ventilar por la luz esofágica azul y se intentará por el tubo número 2 (corto y blanco), que conduce a la luz traqueal y el aire entra directamente a la tráquea.
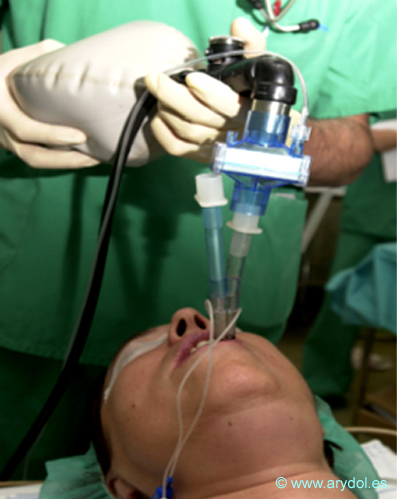
Fig. 38
comprobación tubo N. º 2
Malposiciones:
En ocasiones la ventilación no es adecuada ni por la luz esofágica ni por la traqueal. La razón puede ser que el balón faríngeo esté insertado muy profundo, ocluyendo la glotis. El combitubo debe ser retirado 2- 3 cm y luego volver a intentar la ventilación por el tubo esofágico.
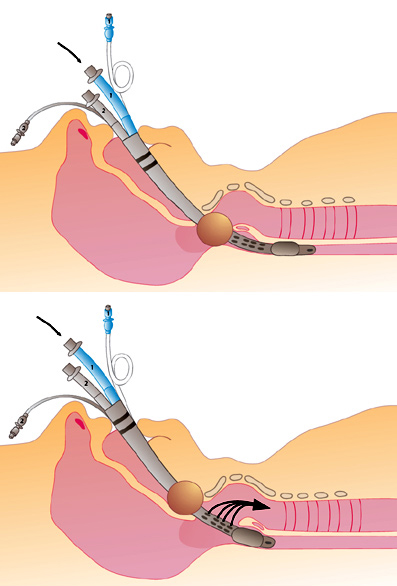
Fig. 39
Malposición y recolocación
Indicaciones:
- Vía aérea difícil y pacientes No Ventilables–No Intubables[21-22]. Es uno de los tres dispositivos aconsejados en el algoritmo de la Sociedad Americana de Anestesiología (ASA) para estas situaciones.
- Movimiento limitado de la columna cervical (fracturas y luxaciones).
- Anomalías faciales.
- Cuando no se desee una intubación convencional (actores, cantantes).
- Extubación accidental con mal acceso facial[23] (decúbito prono, sentado).
- Sangrado masivo y regurgitación.
- En cirugía rutinaria es controvertido[24] porque no debe permanecer colocado más de 8 horas. En general no se recomienda.
- En RCP incluso para personal no médico.
Complicaciones:
- Riesgo de aspiración mínimo.
- Traumatismo orofaríngeo.
- Laceración mucosa esofágica y rotura transparietal esofágica.
Tamaños:
Existen dos tamaños: 37 F y 41 F utilizándolos según la estatura del paciente:
-
- 37F. (adulto entre 1.20 cm-1.50 cm).
- 37F. ó 41F. (1.50-1.60 cm).
- 41F. (adulto >1.70 cm).
Se ha fabricado una versión pediátrica (26F), pero no ha sido comercializada todavía.
Esterilización:
De un solo uso.
EASY-TUBE
Es un dispositivo supraglótico nuevo, parecido al combitubo, de polivinilo, sin látex y de doble luz. Permite la ventilación tanto en posición esofágica como traqueal. La apertura faringea está diseñada para permitir un paso fácil de un fibroscopio ó sonda de aspiración. Se diferencia del combitubo en que la luz distal está diseñada como un tubo endotraqueal, incluyendo el agujero de Murphy. Presenta dos tamaños, 41 para pacientes más de 130cm de altura y 28 para pacientes de 90-130 cm. de altura. Se puede insertar a ciegas, pero mejor con el laringoscopio. Por lo demás es muy parecido al Combitubo.
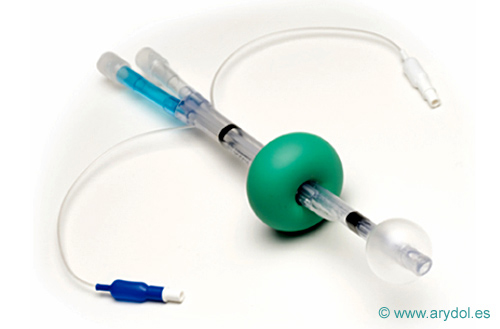
Fig. 40
Easy-Tube
TUBO LARÍNGEO
Es un dispositivo supraglótico de una sola luz y con dos balones, faríngeo y esofágico. El prototipo de 1999 presentaba dos canales de inflado y se ha ido modificando[25] hasta el actual Tubo Laríngeo Sonda (TLS 2001), que tiene un único canal de inflado común para los dos balones y con una luz interna no ventilatoria por la que se permite el drenaje del estómago. Se volvió a modificar creándose el Tubo laringeo Sonda II con una modificación de los balones .También existe el TL Clásico y TLS desechable.
Descripción:
Presenta una corta longitud con forma de S.
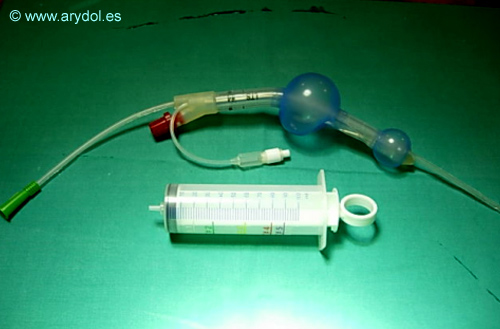
Fig. 41
Tubo Laríngeo
Balones: Dos: faríngeo y esofágico.
Luz ventilatoria: Anterior. Situada entre los dos balones y con dos aperturas principales. También hay otros dos orificios pequeños circulares cerca de la apertura respiratoria principal distal.
Marcas: Tres marcas o líneas negras cerca del extremo proximal. La central es más gruesa y es el punto donde se deben situar los dientes.
Conector de 15 mm en la parte más proximal.
Orificio distal de drenaje del tubo digestivo.
Franja verde radioopaca, en la cara lateral izquierda.
Manómetro de control, para medir la presión de inflado de los manguitos.
Inserción:
El paciente puede colocarse en posición neutra ó posición de olfateo[26]. Se extrae el aire de los manguitos y se lubrica el extremo distal. Se coge el TL como una pluma por las marcas centrales, se introduce por línea media con la punta siguiendo la base de la lengua y se deja en la orofarínge hasta que las marcas negras queden a nivel de los dientes.
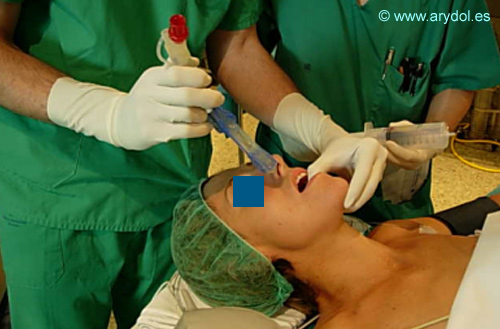
Fig. 42
Introducción TL
Se inflan ambos balones a la vez con el manómetro hasta 60-70 mm Hg. Si no hay manómetro se inflará con una jeringa según el tamaño: (Tabla 3).

Tabla 3
Finalmente, se comprueba la ventilación, modificando la posición si no es posible ventilar al paciente.
Malposiciones:
La necesidad de recolocación del dispositivo para mantener la ventilación es elevada.
Indicaciones:
- Anestesia electiva de corta duración[27].
- En urgencias en caso de VAD.
- En situaciones en las que no se permite movilizar el cuello.
Complicaciones:
Dolor de garganta[28], distensión gástrica, trauma de la vía aérea, posibilidad de aspiración y obstrucción de la arteria lingual en un 3% de los casos, por lo que es muy importante vigilar el color y tamaño de la lengua.
Esterilización:
En autoclave siendo reutilizable hasta 50 veces.
Tamaños:
Inicialmente se recomendaba el tamaño según el peso, pero en los últimos estudios según la talla. (Tabla 4).
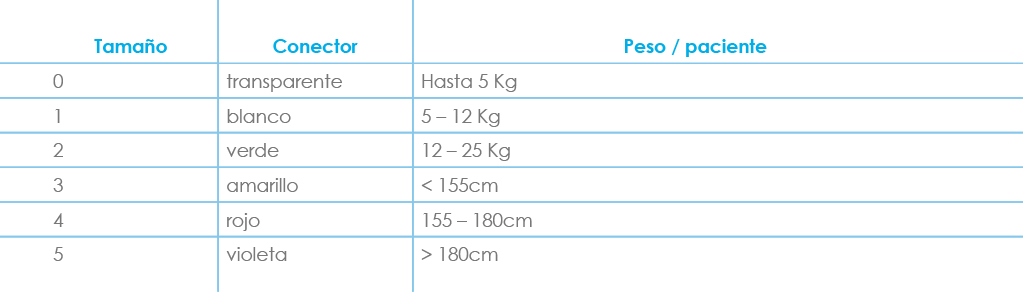
Tabla 4
PAXPRESS
Es un tubo angulado (85º-90º) de luz única, con marcas que indican la distancia en cm. hasta el orificio ventilatorio[29].
Descripción:
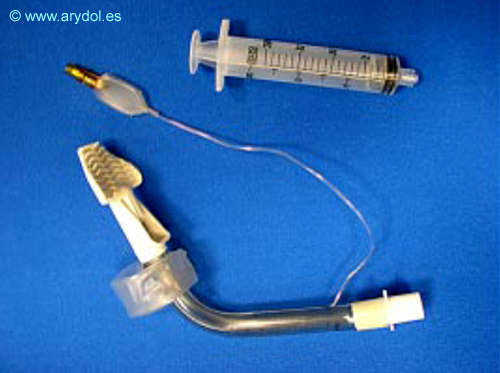
Fig. 43
Paxpress
Conector de 15 mm. en el extremo proximal.
Extremo distal, en forma de cuña con “branquias” flexibles selladoras.
Orificio de ventilación rectangular y Balón faríngeo.
Inserción:
El paciente se coloca en posición de olfateo[30] y se lubrica el extremo distal del tubo. Se abre la boca introduciendo el pulgar en la misma y se traiciona la mandíbula y la lengua. Se inserta el dispositivo en la línea media con ligera presión sobre el paladar hasta alcanzar el tope hipofaríngeo y luego se retira 0.5-2 cm. Se infla el balón faríngeo con 30-35 ml de aire. Si al ventilar hay fugas se puede hinchar hasta un máximo de 60 ml.
Indicaciones:
Anestesia general como alternativa a otros dispositivos supraglóticos.
Complicaciones:
- Dolor de garganta, tos, estridor, laringoespasmo.
- Escoriación e infección de mucosa faríngea.
- Posibilidad de aspiración.y distensión gástrica por posicion inadecuada.
Esterilización:
En autoclave. Reutilizable.
SLIPA (STREAMLINED LINER OF THE PHARYNX AIRWAY)
Es un dispositivo supraglótico (2004) de un solo uso; su forma se parece a una “faringe presurizada” con forma de bota[31]. Es hueco y en su interior se puede introducir 30-70ml. Existen 6 tamaños en el mercado. Se precisan más estudios para validar su eficacia.
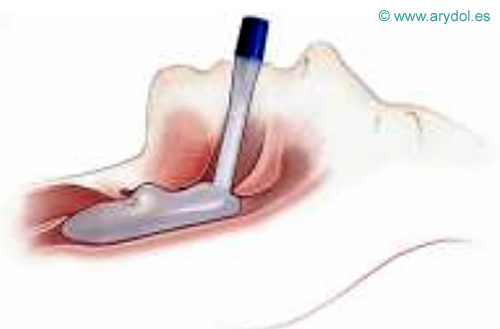
Fig. 44
SLIPA
COBRAPLA (COBRA PERYLARINGEAL AIRWAY)
CobraPLA (Cobra Perylaringeal Airway)Es un dispositivo supraglótico de un solo uso, de polivinilo y sin látex. Diseñado para ser colocado en la hipofaringe, sobre la entrada de la glotis. Tiene un tubo de vía aérea ancho para mayor paso de flujo aéreo. En la parte proximal tiene un conector de 15mm y en la distal un agujero, rodeado por un diseño en forma de cabeza de cobra, y por encima un balón en forma de anillo que al hincharse desplaza la lengua anteriormente[32] . Existen pocas publicaciones, y está cuestionado el riesgo de aspiración. Se realizó una modificación al Nuevo-CobraPLA.