Bloqueo del plexo lumbar por vía posterior
E. Ortigosa - Hospital Universitario de Getafe.
1. INTRODUCCIÓN
Un elevado porcentaje de anestesiólogos realizan abordajes del plexo braquial para cirugía sobre la extremidad superior, sin embargo, para cirugía de miembro inferior los bloqueos centrales todavía constituyen la técnica de elección para la mayoría de los procedimientos. En estos últimos años estamos asistiendo a un creciente interés en los bloqueos nerviosos periféricos en la extremidad inferior motivado por varios hechos:
- La aparición de lesiones neurológicas transitorias asociadas a la anestesia espinal
- Aumento del riesgo de hematoma epidural con la introducción de nuevos protocolos de profilaxis tromboembólica y la utilización cada vez mas frecuente de fármacos anticoagulantes y antiagregantes.
- Recuperación más rápida y satisfactoria en los pacientes de cirugía mayor ambulatoria en los que se realiza bloqueos periféricos, así como rehabilitación más rápida en aquellos en los que se colocan catéteres.
- Posibilidad de realizar cirugías en pacientes de alto riesgo sin las alteraciones respiratorias y hemodinámicas de la anestesia general y los bloqueos centrales.
La correcta realización de estas técnicas pasa por un conocimiento exhaustivo de la anatomía de la zona de punción, adecuada elección del abordaje en función del tipo de paciente y conocimientos adecuados de neuroestimulación o ecografía
2. RECUERDO HISTÓRICO
Uno de los primeros en describir la técnica fue Labat en los años veinte. Sin embargo, el bloqueo mediante neuroestimulación como es más empleado en la actualidad fue descrito por Winnie en 1973. Después ha habido otros autores que han descrito distintos abordajes como Chayen (1976), Dalens (1988), Hanna (1993), Pandin (2002) y Capdevilla (2002).
La técnicas descritas por Winnie y Capdevilla son la que los autores consideran más apropiadas y realizan de forma rutinaria.
3. ANATOMÍA
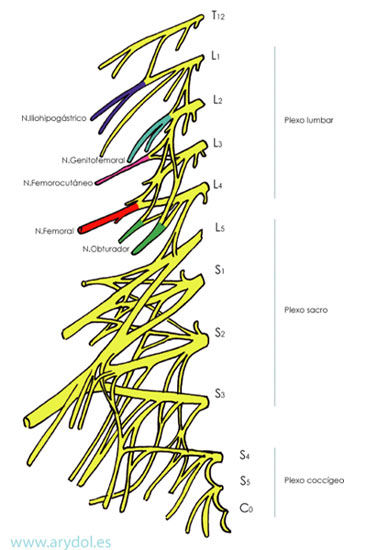
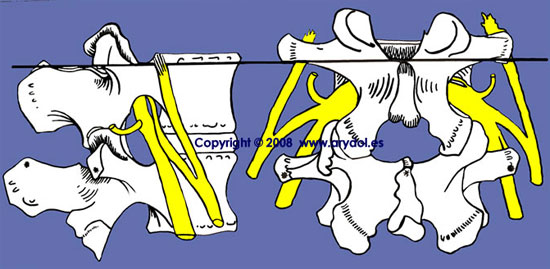
El plexo lumbar está constituido por las anastomosis que se establecen entre las ramas anteriores de los tres primeros nervios lumbares (L1-L2-L3) y una porción del cuarto (L4). Existen numerosas variaciones anatómicas siendo las más frecuentes: la anastomosis que se establece entre la rama anterior de la primera raíz lumbar (L1) y el XIIº nervio intercostal y la unión del ramo inferior del cuarto par lumbar a la rama anterior de quinto par lumbar (L5) que dará lugar a la formación del tronco lumbosacro.
Fig. 1
La rama anterior de la primera raíz lumbar que es la más delgada del plexo recibe a menudo una anastomosis del duodécimo nervio intercostal y se divide posteriormente en tres ramas. Las dos superiores siguen la dirección del tronco principal y se denominan nervios iliohipogástrico e ilioinguinal o abdominogenitales mayor y menor respectivamente, y la tercera raíz es la que dispuesta en sentido descendente se une a la segunda.
La rama anterior de la segunda raíz lumbar tras recibir una anastomosis procedente de L1, da origen a tres ramas. Las dos primeras forman los nervios femorocutáneo o cutáneo femoral lateral y genito femoral. La tercera es una rama anastomótica descendente que se unirá a L3, pero de la que a su vez se desprenderán un segmento de fibras que constituirán la raíz superior del nervio obturador.
La rama anterior de la tercera raíz lumbar da origen a su vez a dos ramos, uno que se unirá a las fibras superiores del obturador y otro que pasará a formar parte del nervio femoral o crural.
La rama anterior de la cuarta raíz lumbar se divide en tres ramos; el más superior adquiere una dirección ascendente y se une al nervio femoral, el medio, que constituirá el tronco principal del nervio obturador y el inferior que uniéndose a la rama anterior de L5 formará parte del plexo lumbosacro.
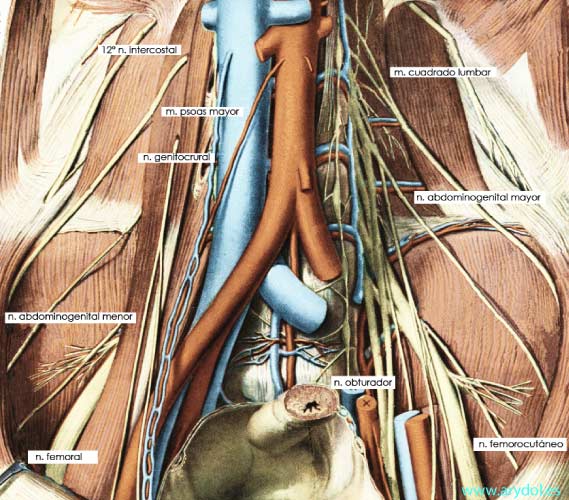
Fig. 2
Las raíces tienen una dirección cráneo caudal, acentuándose conforme la raíz tiene un origen más inferior de modo que a nivel de L4 tiene una disposición prácticamente vertical. No todas están en el mismo plano frontal de manera que la superiores e inferiores están situada más posteriores que las medias.
El plexo lumbar se encuentra situado en el ángulo que forman los cuerpos vertebrales y las apófisis costiformes lumbares y contenido por completo en el interior del músculo psoas. Este en su parte más interna se encuentra dividido en dos planos uno anterior que se inserta en los cuerpos vertebrales y otro posterior que lo hace en las apófisis trasversas, quedando entre ambos un espacio celuloso trasversalmente muy estrecho denominado "compartimento pléxico del psoas" o espacio de Bonitot, por el que discurren los troncos nerviosos del plexo así como las arterias lumbares y la vena lumbar ascendente.
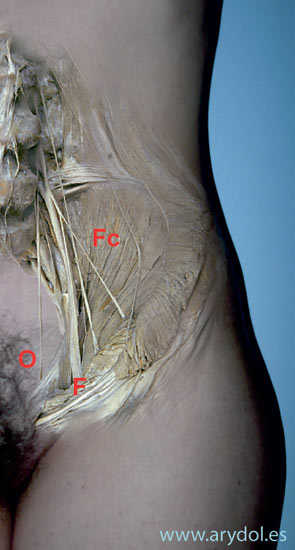
En su recorrido dentro del compartimento muscular las distintas ramas del plexo tienen una distribución característica: el nervio femoral siempre está en el centro situándose el femoro-cutáneo lateral a éste y el obturador en la parte más interna o medial.
Fig. 3
F nervio femoral.
O nervio obturador
Fc nervio femorocutáneo
Tanto el femoral como el femorocutáneo están siempre dentro del psoas. El obturador sin embargo en algunos pacientes puede situarse más internamente al músculo e incluso en un 5-10% de los casos puede existir un obturador accesorio responsable de los bloqueos incompletos que ocasionalmente se observan. Sim et al. pusieron de manifiesto que en 36 de 60 cadáveres el nervio obturador estaba en un plano diferente a nivel de L5 y en un 12% de casos encontraron también un nervio obturador accesorio, lo que nos puede sirve para explicar la menor incidencia en su bloqueo.
DISTRIBUCIÓN
El plexo lumbar proporciona inervación sensitiva y motoras a la extremidad inferior mediante sus nervios:
- Femoral: Sus fibras sensitivas son las responsables de la sensibilidad de la piel de la cara anterior del muslo, rodilla y cara interna de la pierna incluido el maléolo interno. Proporciona además fibras motoras al músculo cuádriceps responsable de los movimientos de extensión de la pierna.
- Obturador: Las fibras sensitivas cubren la piel de la cara interna de la rodilla y las motoras proporcionan la inervación de los músculos aductores del muslo.
- Femorocutáneo: Es un nervio puramente sensitivo responsable de la sensibilidad de la cara externa del muslo
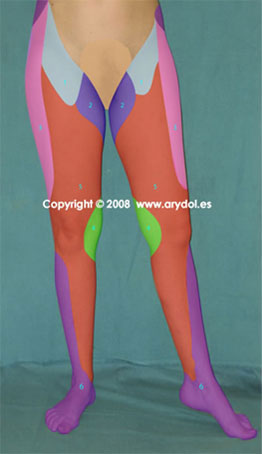
Fig.4
1 n. genitofemoral
2 n. iliohipogástrico
3 n. femorocutáneo
4 n. obturador
5 n. femoral
Tabla 1
Inervación sensitiva y motora plexo lumbar
3. INDICACIONES
SEGÚN EL TIPO DE CIRUGÍA
Asociado al bloqueo del nervio ciático se pueden realizar intervenciones en toda la extremidad inferior (muslo, rodilla y pierna y pié).Tener en cuenta este bloqueo en aquellas en las que queramos asegurar el bloqueo del nervio obturador.
En cuanto a la cirugía de cadera en nuestra experiencia consideramos que es una buena opción, pero solo para determinado tipo de procedimientos como: drenajes, extracciones de ciertos materiales de osteosíntesis, implantación de clavos intramedulares cortos etc. No proporciona anestesia suficiente para procedimientos más invasivos como: implantación o extracción de prótesis etc.. ya que parte de la articulación de la cadera proviene de raíces superiores que no quedan cubiertas con este tipo de bloqueo.
Fig. 5
SEGÚN EL TIPO DE PACIENTE
Se puede realizar en todo tipo de pacientes ASA HV.
Valorar siempre el riesgo/beneficio ya que es una técnica no exenta de complicaciones en la que debemos guardar ciertas precauciones.
Considerar la posibilidad de realizar bloqueos periféricos en enfermos de alto riesgo como: broncópatas, cardiópatas severos , pacientes que han sufrido un infarto reciente (menos de 6 meses), enfermos en tratamiento en la unidad del dolor con bombas subcutáneas y catéteres intradurales, malformaciones arteriovenosas cerebrales, paciente con sepsis... en los que las repercusiones respiratorias de una anestesia general o las hemodinámicas de un bloqueo central son a veces inasumible.
En estos casos (que suponen un verdadero reto para el anestesista) la realización de bloqueos periféricos puede ser una excelente opción.
4. CONTRAINDICACIONES
Rechazo por parte del paciente.
- Alergia a anestésicos locales.
- Enfermos que no puedan adoptar la posición requerida para el bloqueo.
- Discrasias sanguíneas.
- Pacientes con infección en la región de punción.
- Enfermedades neurológicas
5. MONITORIZACIÓN Y SEDACIÓN
Standard: ECG, pulsosimetría, TA.
Se requiere acceso venoso y gafas nasales de oxígeno.
Al ser un bloqueo profundo los pacientes suelen beneficiarse de la administración de una premedicación con benzodiacepinas y opiáceos para disminuir la ansiedad y tolerar las molestias producidas por la realización del procedimiento. Aunque en algunos pacientes su estado es tan crítico que a veces esto no es posible.
Recomendamos tomar la tensión arterial cada 5m después de la inyección del anestésico local para detectar posible riesgo de difusión epidural.
6. MATERIAL
- Agujas aisladas punta roma y bisel corto de 85-120 mm.
- Neuroestimulador de nervio periférico y electrodo de superfície.
- Guantes estériles. Gasas . Agujas para cargar e infiltrar localmente.
- Jeringas para anestésicos locales (los autores recomiendan jeringas de 10 ml. para un mejor manejo).
- Regla y rotulador estéril.
Fig. 6
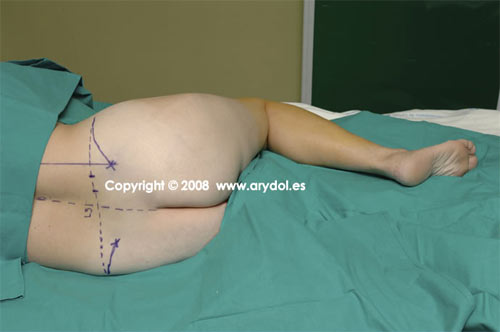
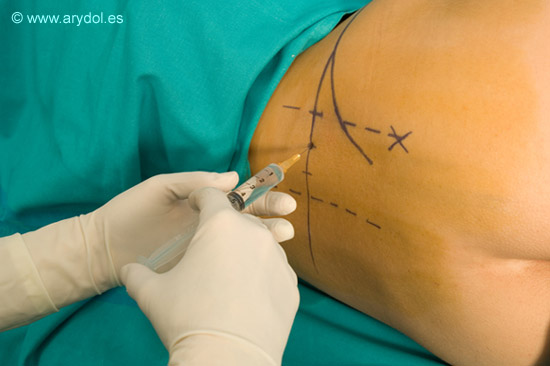
7. POSICIÓN DEL PACIENTE
La posición del paciente es en decúbito lateral, con la espalda curvada hacia atrás, borrando la lordosis lumbar. La extremidad a bloquear se coloca arriba con la cadera y rodilla flexionadas unos 50º-70º.
Fig. 7
8. REFERENCIAS DE SUPERFICIE
Hay distintos tipos de abordaje pero nosotros solo describiremos las referencias anatómicas de la técnicas de Winnie (más practicada en EEUU) y de Capdevilla (más frecuente en Europa) que son las técnicas con las que tenemos experiencia. Ambas toman como referencia la apófisis trasversa de L4.
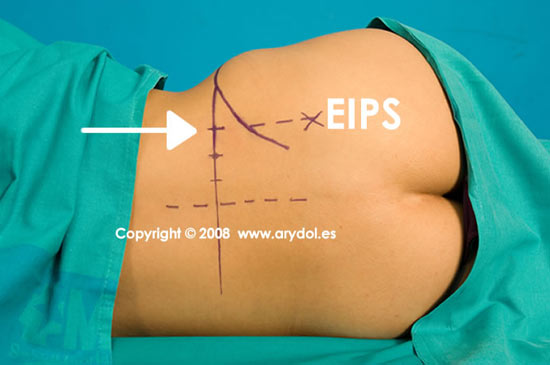
ABORDAJE DE WINNIE
- Línea media o mediana que une las apófisis espinosas vertebrales (L1-L2-L3-L4-L5-S1)
- Una perpendicular a esta línea que une las crestas iliacas (línea intercrestal)
- Marcamos la espina iliaca posterior y superior (EIPS)
- Por ultimo trazamos dibujamos una línea paralela a la línea media que pase por la EIPS (línea paramediana)
- El punto de punción es la intersección de la línea paramediana con la intercrestal.
fig. 8
Referencias para el abordaje de Winnie
Esta aproximación puede ser un poco lateral e incluso quedar por fuera del borde externo del psoas con lo en un cierto número de casos no lograríamos localizar el plexo, es por eso que Capdevilla en el 2002 publicó su modificación a este abordaje en la que el punto de punción queda ligeramente más interno.
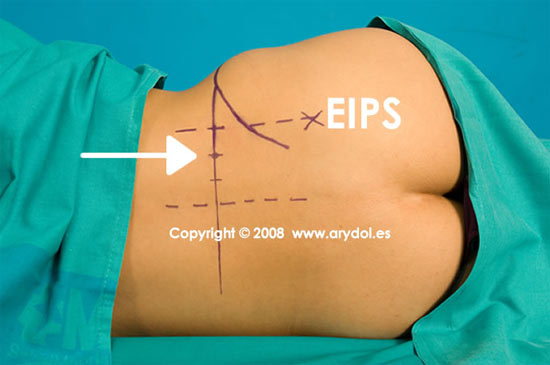
ABORDAJE DE CAPDEVILLA
- Trazamos una línea media o mediana que une las apófisis espinosas vertebrales (L1-L2-L3-L4-L5-S1) marcando bien la apófisis espinosa correspondiente a L4.
- Una perpendicular a esta línea que una las crestas iliacas (línea intercrestal)
- Marcamos la espina iliaca posterior y superior.
- Por último trazamos dibujamos una línea paralela a la línea media que pase por la espina iliaca posterior y superior (línea paramediana).
El segmento de la línea intercrestal que queda entre las líneas mediana y paramediana se divide en tres fragmentos y en la unión de los 2/3 internos con el 1/3 externo se encuentra el punto de punción. Este punto correspondería a la proyección de la apófisis transversa de L4.
Fig. 9
Referencias para el abordaje de Capdevilla
9. LOCALIZACIÓN
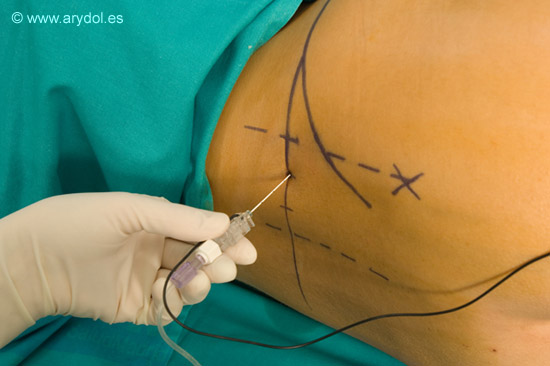
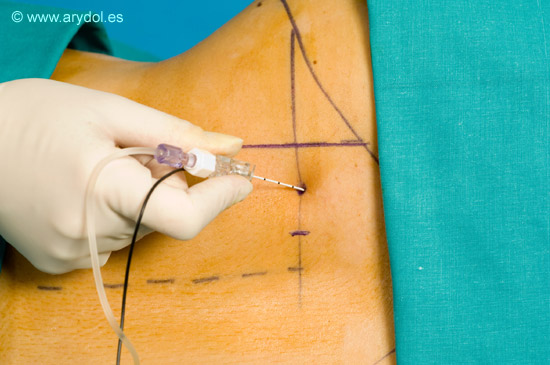
Tras administrar anestesia local introducimos nuestra aguja perpendicular a la piel atravesando los siguientes planos: piel, tejido celular subcutáneo, grasa y conjunto muscular erector de la espina hasta contactar con la apófisis transversa de L4, en este momento redirigimos la aguja en sentido cefálico o caudal no mas de 2 cm. atravesando el músculo psoas momento en el que deberíamos haber encontrado el plexo y obtenido la respuesta del cuadriceps. Si después de 6-8cm. no hemos alcanzado el plexo ni contactado con la apófisis transversa no debemos progresar más, lo más adecuado es sacar nuestra la aguja y reorientar la dirección de esta.
La distancia media piel-apófisis trasversa de L4 es variable según la constitución del paciente pero una vez localizada esta, la distancia apófisis trasversa- plexo lumbar se considera constante (no excediendo los 2cm.) independientemente del sexo y la complexión física del paciente.
Fig. 10
Localización
Fig. 11
Localización
Fig. 12
Localización
Fig. 13
Localización
Aunque esto no es obligatorio, los autores para evitar complicaciones recomiendan contactar siempre con la apófisis transversa de L4 (a no ser que nos encontremos con el plexo antes) y para esto es de mucha ayuda marcar bien la apófisis espinosa correspondiente ya que en la zona lumbar (a diferencia de la región torácica en la que la apófisis espinosa superior se corresponde con la trasversa inferior) ambas se encuentran en un mismo nivel.
Fig. 14
RESPUESTAS
Contracción del músculo cuádriceps en algunas ocasiones con extensión de la pierna.
Otras respuestas que podemos encontrar son:
- Contracción del músculo cuadrado lumbar: indica que nuestra aguja está muy lateral debemos redirigirla más medialmente.
- Contracción de los músculos de la pared abdominal: nuestra aguja está muy alta por encima de L2-L3 debemos redirigirla más caudalmente.
- Contracción del iliopsoas con flexión de la cadera si contracción del cuádriceps: indica que nuestra aguja esta en el "compartimento del psoas" pero debemos moverla levemente en sentido lateral o medial unos 5º hasta encontrar la respuesta del plexo.
- Contracción de los aductores: Posición de la aguja demasiado medial. Aunque hay grupos que lo consideran una respuesta adecuada ya que cubriría el nervio obturador (el más difícil de bloquear) nuestra opinión es que el anestésico se debe depositar en el centro del plexo ya que hacerlo demasiado medialmente puede tener riesgo de extensión epidural.
- Respuesta del pié: Indicaría contracción del plexo sacro traduciría una posición muy caudal de nuestra aguja. No debemos de caer en la tentación de inyectar nuestro anestésico a este nivel y bloquear así el territorio ciático ya que facilitaría la extensión epidural.
- Contracción de los músculos posteriores del muslo: Indicaría respuesta del plexo sacro nos encontraríamos una posición muy caudal y medial de la aguja la inyección a este nivel podría resultar en difusión epidural.
10. RECOMENDACIONES
El bloqueo del plexo lumbar es una técnica poco realizada en parte por las "temidas complicaciones". Sin embargo, si se observan ciertas precauciones es una técnica segura y de gran utilidad que puede resolvernos situaciones en los que tanto la anestesia general como los bloqueos centrales supondrían un alto riesgo para el paciente.
- Evitar las punciones muy mediales a menos de 3-3,5 cm. de la línea media.
- Los autores intentan siempre contactar con la apófisis transversa de L4. Esto aunque no es imprescindible, si es muy útil como referencia, ya que nos impide penetrar excesivamente.
- Una vez que se ha contactado con la apófisis transversa introducir la aguja craneal o caudalmente aproximadamente 2 cm. pero nunca hacerlo mas profundamente.
- No se debe bajar la neuroestimulación por debajo de 0,5 mA. El plexo lumbar esta gruesamente envuelto por las membranas durales, una respuesta motora con intensidades más bajas puede indicar localización de la aguja dentro de una de ellas y al inyectar el anestésico local este podría extenderse al espacio epidural y en casos muy excepcionales al intradural.
- Siempre debe hacerse dosis test con 3 ml de anestésico local (nosotros utilizamos bupivacaina 0.25% mas adrenalina 1:200000) perdiéndose la respuesta a 0,5 mA y recuperándose a 1,5-2 mA. Al hacer la dosis test esperar aproximadamente 3 minutos para descartar la punción subaracnoidea e intravascular
- Nunca se debe inyectar el anestésico si notamos una resistencia anormalmente alta ya esto podría indicar una posición de la aguja intraneural o en el interior de las membranas durales . El plexo lumbar se encuentra en el llamado "compartimento de los psoas" un espacio virtual donde normalmente la inyección del anestésico se realiza de forma suave sin apenas resistencia.
- Inyectar siempre lentamente con aspiraciones frecuentes vigilando estrechamente cualquier signo de toxicidad sistémica, hipotensión o bloqueo espinal y por lo que recomendamos aparte de vigilar la frecuencia cardiaca tomar la tensión arterial cada 5 min.
- La extensión parcial (que no epidural) a la extremidad contralateral por una difusiónmedial de una parte del anestésico local no es una complicación, sino una característica de este tipo de bloqueo. Se presenta en un 10-15% de bloqueos realizados adecuadamente de un modo tardío (30 minutos) y desaparece el efecto con bastante rapidez (30-60 minutos) Los autores no han tenido repercusiones hemodinámicas en ninguno de estos casos.
El bloqueo posterior del plexo lumbar es una técnica considerada avanzada por tanto no debe ser realizada por anestesiólogos no expertos.
11. ANESTÉSICOS LOCALES
Una vez localizada la respuesta adecuada se inyecta lentamente y con aspiraciones frecuentes un volumen anestésico entre 25- 30 ml. Los autores no utilizan nunca volúmenes mayores ya que pensamos que no aportan mejoría evidente y pueden aumentar las complicaciones.
Volúmenes más pequeños 20 ml. pueden ser utilizados con éxito para analgesia postoperatoria
Este bloqueo lleva consigo un riesgo alto de toxicidad debido a su localización profunda por lo que se deben evitar las concentraciones altas de anestésicos de larga duración especialmente en pacientes ancianos y de alto riesgo.
13. COMPLICACIONES
Las complicaciones más frecuentes de este bloqueo nervioso son:
- Bloqueo epidural en un 9-16% de los casos (la incidencia varia según autores) por difusión medial del anestésico local a través de los agujeros de. Algunos autores lo consideran un efecto secundario más que una complicación. Vigilar estrechamente las repercusiones hemodinámicas especialmente en pacientes de alto riesgo.
- Bloqueo espinal: Complicación rarísima y muy grave aunque posible. La duramadre cubre el inicio de los nervios. Indicaría una punción muy medial. No debemos realizar punciones a menos de 3-3,5 cm. de la línea media.
- Hematoma en el interior del compartimento del psoas: por punción de la vena lumbar ascendente. Puede suceder con punciones muy mediales y generalmente no tienen repercusión clínica aunque hay casos publicados de compresión del plexo cuando se ha asociado al uso de heparinas de bajo peso molecular.
- Hematoma en el polo renal: sobre todo en el lado derecho donde el riñón ocupa una posición más baja. Traduciría una punción muy profunda y cefálica.
- Hematoma retroperitoneal: por punción de vasos ilíacos, muy poco probable aunque posible.
- Hemoperitoneo: por punción del peritoneo .Punción muy profunda la inyección del anestésico local produciría analgesia parcial y errática de la cavidad abdominal.
- Punción de víscera hueca: Aunque podría ser una complicación posible no hay ningún caso publicado.
14. BIBLIOGRAFÍA
- Labat G. Regional Anesthesia. Its technique and clinical applications. Filadelfia: W Saunders 1923.
- Winnie A, Ramamurthy S, Durrani Z, Radonjic R. Plexus blocks for lower extremity surgery. Anesthesiology Review 1974; 1: 11-6.
- Capdevilla X, Macaire P, Dadure C, Choquet O, Bilboulet P, Ryckwawert Y, et al. Continuous psoas compartmente block for postoperative analgesia after total hip arthroplasty; new landmarcks, technical guidelines, and clinical evaluation. Anesth Analg 2002; 94: 1606-13.
- Parkinson SK, Mueller JB, Little WL, et al. Extent of blockade with various approaches to the lumbar plexus. Anesth Analg 1989; 68: 243-8.
- Farny J, Girard M, Drolet P. Posterior approach to the lumbar plexus combined with a sciatic nerve block using lidocaine. Can J Anaesthe 1994; 24: 563-8.
- Hadzic A, Tsai T, Iwata T, Enneking K. Lower peripheral nerve blocks. A.S.A. 2003; 21:115-136.
- Awad I, Duggan E. Posterior lumbar plexus block: Anatomy, approachesReg. Anesth and Pain Med 2005; 30 143-149.