Bloqueo del nervio fermorocutáno
E. Ortigosa - Hospital Universitario de Getafe.
1. INTRODUCCIÓN
Aunque el bloqueo anestésico aislado del nervio femorocutáneo es excepcional, este puede estar indicado como complemento de otras técnicas de bloqueo del miembro inferior.
Más habitual es sin embargo su práctica en las unidades del dolor para el tratamiento de la meralgia parestésica.[1] Término descrito por primera vez en 1885 por Martín Bernhardt y Vladimir Roth [2], describe una mononeuritis del nervio femorocutáneo lateral, causada por un traumatismo o compresión en algún punto a lo largo de su recorrido.
Muy frecuente en mujeres embarazadas o tras cirugías en decúbito prono de larga duración (como fusiones posteriores[3,4] ) puede aparecer en procedimientos quirúrgicos tan diversos como apendicectomías[5], cirugía de aorta[6] etc… Se manifiesta por ardor o sensación de hormigueo en la cara lateral o externa del muslo, nunca bajo el nivel de la rodilla. Puede ser permanente, empeorar en las noches o cuando el paciente está más tranquilo, y pese a no ser una patología invalidante, puede llegar a ser muy molesta.
2. ANATOMÍA
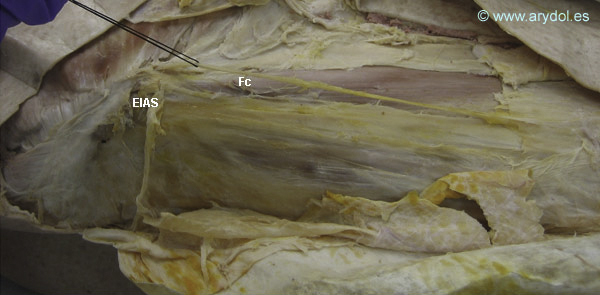
Aunque existen muchas variaciones en el origen de este nervio, generalmente suele provenir de la fusión de las raíces anteriores lumbares de L2 y L3[7]. Atraviesa oblicuamente la parte posterior del psoas, cruza el músculo ilíaco y sale de la pelvis por la escotadura que queda entre las espinas iliacas antero-superior y antero-inferior.
A su salida penetra en el espesor de la fascia lata, saliendo de ella unos 2-3cm más abajo por fuera del músculo sartorio al que cruza por su cara anterior. En este punto el nervio se hace más superficial y se divide en sus ramas terminales, el ramo glúteo y el femoral.
El ramo glúteo[8] se dirige hacia fuera y atrás, cruza el músculo tensor de la fascia lata y se distribuye por la piel superoexterna de la región glútea.
El ramo femoral continúa el trayecto vertical del nervio y desciende por la cara lateral del muslo por debajo de la fascia lata hasta aproximadamente 2-3cm por debajo del ligamento inguinal lugar en el que se hace subcutáneo.Continúa bajando y en su descenso hasta la rodilla cubre de ramificaciones la piel de la región antero-externa del muslo.
Un estudio en cadáveres[9,10] demostró que el nervio femorocutáneo puede tener variaciones en su curso y de forma particular en el número de ramas que emite por debajo del ligamento inguinal.
EIAS Espina iliaca anterior y superior
Fc Nervio femorocutáneo
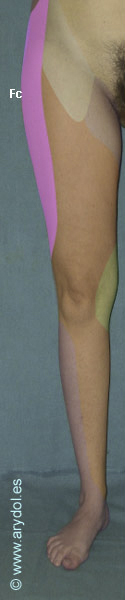
Es un nervio únicamente sensitivo que recoge la sensibilidad de la cara lateral del muslo. Al llegar a las proximidades de la rodilla puede establecer conexiones con fibras del plexo rotuliano que pertenecen a la porción sensitiva del nervio femoral.
Fc Territorio sensitivo del nervio femorocutáneo.
En ocasiones nervio femorocutáneo puede faltar siendo asumida su función por ramas del nervio femoral.
3. INDICACIONES
Generalmente se realiza asociado al bloqueo de otros nervios como el nervio femoral, obturador y ciático. Aisladamente su anestesia estaría indicada solo en aquellos procedimientos que incluyan la parte lateral de la cadera o región anteroexterna del muslo.
4. CONTRAINDICACIONES
- Alergia a anestésicos locales
- Infección cercana a la zona de punción.
- Rechazo de la técnica por parte del paciente.
- Enfermedades neurológicas o musculares por las posibles repercusiones jurídico-legales.
5. MONITORIZACIÓN Y SEDACIÓN
La realización de la técnica se llevará a cabo bajo monitorización estándar: electrocardiograma, pulsioximetría y tensión arterial no invasiva. Se cogerá vía periférica y se colocaran gafas de oxígeno. El bloqueo del femoral se asocia a una mínima incomodidad para el paciente, ya que el nervio se encuentra en un plano superficial y la aguja sólo tiene que atravesar la piel y el tejido adiposo de la región inguinal y fascia lata por lo que . una sedación suave con un mg de midazolám es suficiente.
6. MATERIAL
El material que se debe preparar es sencillo:
- Aguja de 5cm de 22G de bisel corto.
- Gasas, guantes estériles.
- Lápiz y regla para dibujar las referencias de superficie.
7. POSICIÓN
El paciente debe adoptar la posición de decúbito supino con las piernas extendidas en posición neutra.
8. REFERENCIAS ANATÓMICAS
Los puntos de referencia son:
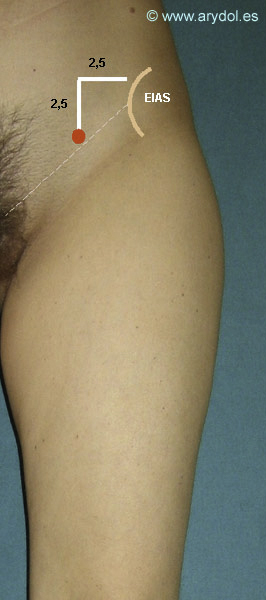
- Espina iliaca anterior y superior (EIAS)
- Ligamento inguinal (representado por una línea que va desde la espina iliaca anterior y superior a la sínfisis del pubis.
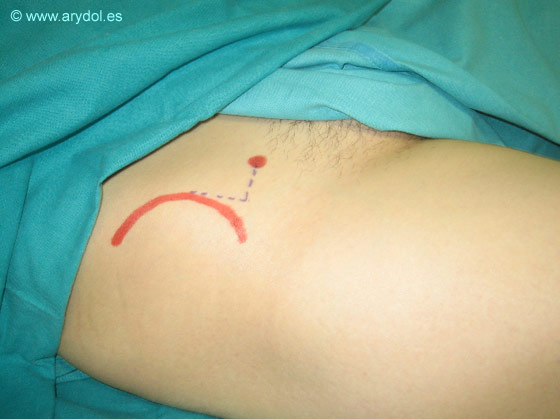
- El punto de punción se encuentra 2,5cm interno y 2,5cm caudal a la espina iliaca anterior y superior (EIAS) justo por debajo del arco crural o ligamento inguinal.
EIAS Espina iliaca anterior y superior.
El punto rojo indica el punto de punción
9. LOCALIZACIÓN
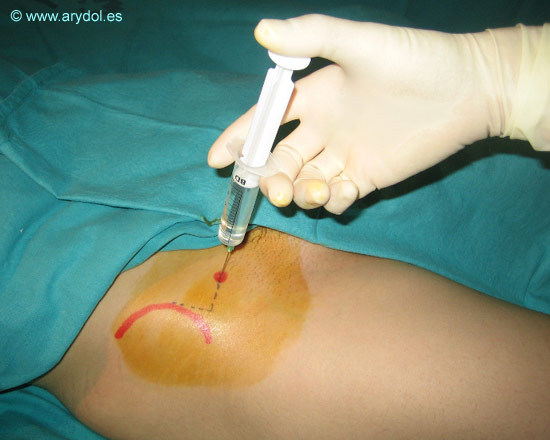
Marcamos el punto de punción según las referencias del apartado anterior.
Desinfectamos la zona y procederemos a introducir nuestra aguja perpendicularmente en dirección anteroposterior.
Atravesamos piel, tejido celular subcutáneo y alcanzamos la fascia lata. Continuamos avanzando y al pasar la aguja a través de esta, notamos una pérdida brusca de resistencia, que indica que la hemos atravesado. En este momento realizamos una inyección en abanico de anestésico local por encima y por debajo de esta. Se aconseja además una infiltración subcutánea en el mismo punto de punción para conseguir bloquear las ramas superficiales perforantes y subcutáneas del nervio a este nivel[1].
BLOQUEO "3 EN 1" O PARAVASCULAR DE WINNIE
El bloqueo "3 en 1" fue descrito por Winnie en 1973 como una alternativa a las múltiples inyecciones y grandes volúmenes de AL necesarios para conseguir un bloqueo troncular de la extremidad inferior[11,12].En el triángulo crural, el nervio femoral está envainado por las aponeurosis de los músculos que lo rodean. Se propuso que la inyección de una solución anestésica cerca del nervio favorecería su progresión cefálica en dirección al plexo lumbar a lo largo de los planos constituidos por las expansiones aponeuróticas provenientes de los músculos psoas, ilíaco y transversos, para obtener un bloqueo simultáneo de los nervios femoral, femorocutáneo y obturador. Algunos investigadores, sin embargo, han cuestionado la eficacia del bloqueo 3 en 1. El nervio obturador en particular no se bloquea adecuadamente en un porcentaje elevado de casos[13, 14]. Con técnicas de resonancia magnética se ha demostrado que la distribución del anestésico local en un bloqueo tres en uno es lateral, caudal y ligeramente medial. De esta manera, el nervio femoral se bloquea siempre, el nervio femorocutáneo se bloquea por la distribución lateral del AL, y la rama anterior del nervio obturador se afecta en su punto más distal por la distribución medial; pero la rama posterior del nervio obturador no se bloquea prácticamente nunca[15]. En este estudio, la distribución cefálica del AL se observó únicamente en un 43% de los casos, y en ningún caso alcanzó las raíces del plexo lumbar[16].
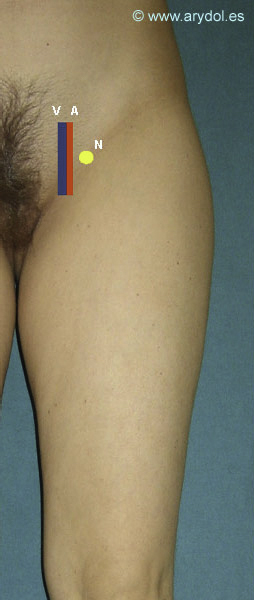
En el bloqueo 3 en 1, el punto de punción es el mismo que para el bloqueo del nervio femoral, 1- 2cm por debajo del ligamento y 0,5-1cm por fuera de la arteria.
Punción en pliegue inguinal
V Vena femoral (azul)
A Arteria femoral (rojo)
N Nervio femoral
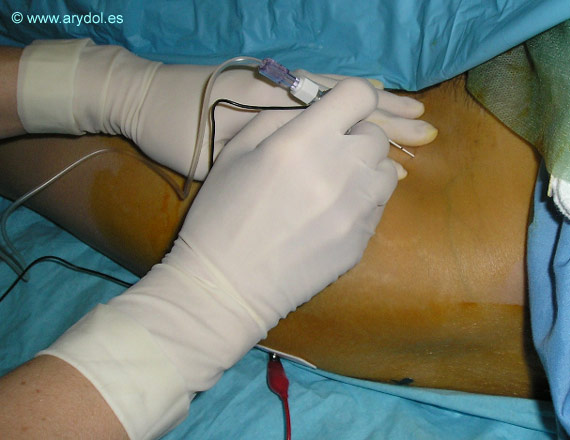
La técnica es la misma que en el bloqueo del nervio femoral.La aguja se introduce con una inclinación de 20-30º con respecto al plano cutáneo hasta obtener las contracciones del cuádriceps.
10. ANESTÉSICOS LOCALES
En el bloqueo único del nervio femorocutáneo serán necesarios volúmenes de 10 ml o incluso superiores para garantizar el bloqueo En la técnica de “3 en 1” administraremos 30-40 ml del anestésico local seleccionado en inyección única.
11. COMPLICACIONES
Las complicaciones de este bloqueo son escasas y apenas hay referencias en la literatura. Inyección intravascular accidental: como en cualquier bloqueo debemos aspirar siempre previa a la inyección de cualquier anestésico local Neuropatía: complicación muy rara, sin embargo durante la realización de la técnica procuraremos guardar una serie precauciones como avanzar lentamente la aguja y nunca inyectar si notamos una presión excesivamente alta o el paciente se queja de dolor. La neuritis del nervio puede adoptar clínica de meralgia parestésica. Mononeuritis de muy diversa etiología que se traduce en parestesias en la zona que existe entre trocánter mayor y la rodilla, las cuales se incrementan con la marcha o el ortostatismo prolongado. El cuadro clínico típico se presenta como dolor, parestesia o ambos, en la cara antero-lateral del muslo. Infección: Como en cualquier otro procedimiento realizar una técnica aséptica.
12. BIBLIOGRAFÍA
- Roqués V., Hernandez F., Hernando J. Anatomía del miembro inferior: detalles y trucos anatómicos para mejorar las técnicas de bloqueo del plexo lumbar y sacro. Puesta al día en anestesia regional y tratamiento del dolor. 2006; IX: 249-68.
- Pearce JM.Meralgia paraesthetica (Bernhardt-Roth syndrome). J Neurol Neurosurg Psychiatry. 2006 Jan; 77(1):84.
- Tejwani SG, Scaduto AA, Bowen .Transient meralgia paresthetica after pediatric posterior spine fusion. RE.J Pediatr Orthop. 2006 Jul-Aug; 26(4):530
- Mirovsky Y, Neuwirth M. Injuries to the lateral femoral cutaneous nerve during spine surgery.Spine. 2000 May 15;25(10):1266-9.
- Polidori L, Magarelli M, Tramutoli R. Meralgia paresthetica as a complication of laparoscopic appenndectomy Surg Endosc. 2003 May;17(5):832.
- Antunes PE, Antunes MJ. Meralgia paresthetica after aortic valve surgery. J Heart Valve Dis. 1997 Nov; 6(6):589-90.
- Rouviere H, Delmas A. Anatomía humana descriptiva topográfica y funcional. (Edición y ciudad) Masson; 2005.
- Testud L, Latarget A. Tratado de anatomía humana. Barcelona: Salvat; 1994.
- Saruco HS, Tanyeli E, Sargon MF, Karahan ST. An anatomical study of the lateral cutaneous nerve. Surg.Radiol. Anat. 1997; 307-310.
- Taboada M, Rodriguez J, Alvarez J. Bloqueos nerviosos periféricos para anestesia quirúrgica y analgesia postoperatoria de la extremidad inferior. Rev. Esp. Anestesiol. Reanim. 2003; 50:510-2032.
- Winnie AP, Ramamurthy S, Durrani Z et al. Plexus blocks for lower extremity surgery. Anesthesiol Rev 1974; 1: 11-6.
- Winnie AP, Ramamurthy S, Durrani Z. The inguinal paravascular technic of lumbar plexus anesthesia: the "3-in-1" block. Anesth Analg 1973; 52: 989-96.
- Lang SA, Yip RW, Chang PC, Gerard MA. The femoral 3-in-1 block revised. J Clin Anesth 1993; 5: 292-6.
- Atanassoff PG, Weiss BM, Brull SJ, et al. Electro-myography comparison of obturator nerve block to three-in-one block. Anesth Analg 1995; 81: 529-33.
- Marhofer P, Nasel C, Sitzwolh C, Kapral S. Magnetic resonance imaging of the distribution of local anesthetic during the three-in-one block. Reg Anesth Pain Med 2000; 90: 119-24.
- Domingo, J. L. Aguilar y R. Pelaez. Bloqueos nerviosos periféricos de la extremidad inferior para analgesia postoperatoria y tratamiento del dolor crónico Rev. Soc. Esp. Dolor v.11 n.4 Narón (La Coruña) mayo 2004.